Fecundación In Vitro (FIV)
La Fecundación In Vitro (principal tratamiento para la esterilidad) permite obtener cifras de embarazo superiores a la concepción natural.
¿QUÉ ES LA FECUNDACIÓN IN VITRO?
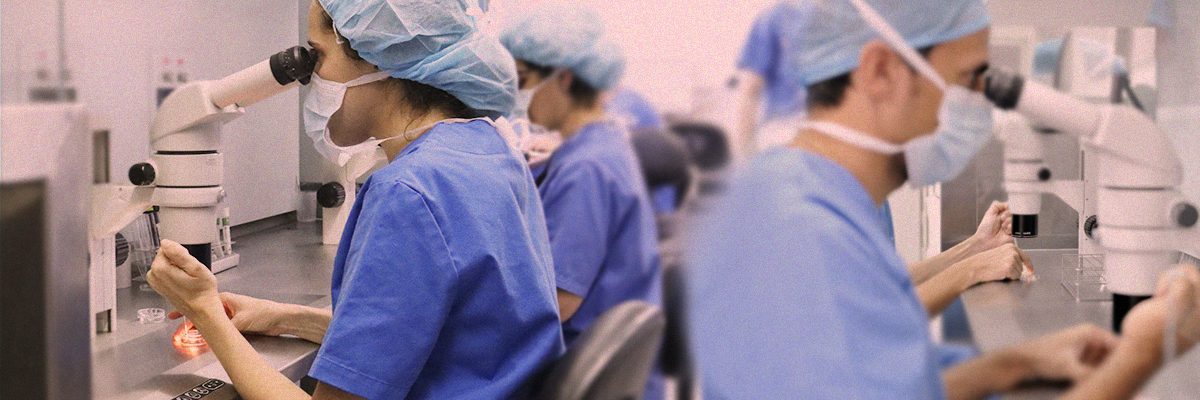
La fecundación in vitro, también conocida como FIV, es una técnica que permite la fertilización de los óvulos por los espermatozoides fuera del cuerpo de la mujer. Los embriones creados en el laboratorio son posteriormente transferidos al útero materno para favorecer su implantación y establecer una gestación.
Este proceso, involucra múltiples pasos que deben coordinarse correctamente; diseñar un tratamiento a la medida de las necesidades reales de los pacientes, la calidad del equipo humano y la tecnología de la clínica resultan claves para el éxito.
TÉCNICAS DE FECUNDACIÓN IN VITRO

FIV con Gametos Propios
Los mejores tratamientos y cuidados para que juntos consigamos el objetivo de que seáis padres.
PROCESO DE LA FECUNDACIÓN IN VITRO

1 día

ESTUDIO Y PREPARACIÓN DE LA PAREJA
Cada paciente es único, por ello, cada tratamiento en el Instituto Bernabeu es individualizado. El propósito es determinar el origen de la esterilidad en la pareja y diseñar el tratamiento FIV más adecuado. En el varón, se analiza el semen, niveles hormonales y una valoración urológica de ser necesario.
En la mujer, se explora el cérvix, endometrio, alteraciones de las trompas de Falopio y el patrón de los ciclos menstruales. Estas evaluaciones se complementan con una detallada valoración de la historia de salud y sexual de la pareja.
El objetivo final es determinar que la fertilización in vitro (FIV) es el procedimiento de elección para tratar el problema de esterilidad y que la pareja se encuentra física y psicológicamente preparada para iniciarlo. En caso contrario, se orienta a los pacientes hacia el tratamiento más adecuado.
Previamente al inicio del tratamiento, una psicóloga especializada, ayuda al paciente en una sesión individualizada a alcanzar un estado de tranquilidad para prepararse emocionalmente a los diferentes escenarios posibles en cada una de las etapas del tratamiento, y así poder afrontarlas llegado el momento.
Esta primera cita es voluntaria y la hemos protocolarizado como parte inicial a todo ciclo de reproducción asistida, sin gasto añadido para poder ayudar al paciente en el camino que inicia.

~ 8/12 días
Estimulación ovárica
Para ampliar al máximo las posibilidades de embarazos, necesitamos obtener más de un ovocito (“óvulo”), que es lo que madura habitualmente el ovario de una mujer.
Para estimular la producción de varios ovocitos y garantizar su buena calidad, administramos una combinación de fármacos cuya respuesta se controla mediante ecografías vaginales y ocasionales análisis de sangre: la inducción a la ovulación.
El proceso total dura, según los casos, entre 8 y 12 días aproximadamente. Esta estimulación es clave para el éxito futuro. Conseguir el mayor número de ovocitos es importante, pero lo es más la calidad de los mismos. Por ello, periódicamente seguimos su evolución con controles ecográficos dónde diseñaremos la dosis hormonal más adecuada para optimizar su calidad.

1 día
Recogida de los ovocitos
Cuando los ovocitos están maduros y han alcanzado el momento óptimo, los recogemos mediante ecografía vaginal, bajo anestesia local y sedación suave; es decir, de forma totalmente indolora. El proceso dura tan sólo unos 15 minutos y no requiere intervención quirúrgica, ingreso hospitalario, puntos de sutura o anestesia general.
Capacitación del semen
Paralelamente, el varón facilita una muestra seminal que es capacitada en el laboratorio para optimizar su capacidad fecundante.

Fecundación en el laboratorio
Se procede, dentro del laboratorio de embriología humana a facilitar la fecundación uniendo el ovocito al semen de la pareja, ya sea en un ciclo de FIV clásico –más natural- o utilizando la técnica ICSI, que consiste en la selección de un espermatozoide apto, que a través de una fina aguja se deposita directamente en el interior del ovocito, lo que en casos de patología masculina facilita la fecundación.
El resultado de la fecundación (día 1 de vida embrionaria) se observará aproximadamente unas 18 horas después. Sabremos entonces cuantos de los ovocitos han sido fecundados con normalidad, lo que es igual al número de embriones.
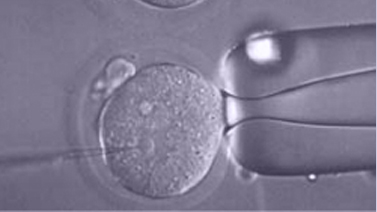
ICSI (Inyección intracitoplasmática de espermatozoides)
Cuando el biólogo de la reproducción lo considera necesario o se ha pautado previamente se realiza un ICSI a los ovocitos.
La inyección intracitoplasmática de espermatozoides (ICSI), es un procedimiento que
consiste en la introducción de un espermatozoide seleccionado en el interior de un óvulo maduro para conseguir su fecundación.
El ICSI supuso una verdadera revolución en las técnicas de reproducción asistida ya que resuelve la mayoría de los problemas de esterilidad de causa masculina. La técnica se emplea para la fecundación cuando el semen presenta un bajo número, una morfología alterada, una motilidad disminuida o cuando el semen es incapaz de fecundar mediante una FIV convencional. También puede emplearse en pacientes con un bloqueo de los conductos que transportan los espermatozoides, en este caso se realiza una punción testicular y se emplean espermatozoides extraídos directamente del testículo.
El procedimiento se realiza bajo un microscopio y emplea múltiples equipos de micro-manipulación que nos permiten estabilizar suavemente al óvulo y posteriormente introducir y depositar el espermatozoide en su interior. La selección del espermatozoide se basa fundamentalmente en sus características morfológicas, aunque en determinados casos pueden emplearse métodos complementarios (MACS, IMSI, PICSI). Ampliar información

3/5 días

Cultivo embrionario
Después de su fecundación inician su desarrollo en incubadoras con un medio de cultivo que les aporta lo necesario para su crecimiento. Los embriones son evaluados durante su desarrollo.
Su crecimiento se evalúa periódicamente puesto que en humanos no todos los embriones alcanzan el estado blastocisto.
Hay que tener presente que no todos los ovocitos se fecundarán y que no todos darán lugar a embriones viables. Habrá embriones de buena y mala calidad y otros que se bloquearán.

1 día
Transferencia embrionaria
Alcanzada la etapa de blastocisto, se realiza la transferencia embrionaria. Un punto esencial de tratamiento. Consiste en alojar el embrión en el útero materno. Se realiza bajo control ecográfico abdominal. Depositaremos el medio de cultivo que contiene al embrión en el interior del útero. Es un proceso indoloro y breve.
Se realiza en condiciones respetuosas que tienen en cuenta la delicadeza del embrión.
Los embriones que no han sido transferidos y se deseen conservar, tras su vitrificación, se procede a su custodia; Tras su identificación, se depositan en un emplazamiento en exclusividad en los tanques criogénicos de nuestros laboratorios. Para completa seguridad, esta localización no es compartida ni con otras muestras, ni con otros pacientes, para protegerlos de potenciales contagios cruzados o imprecisiones.

10/12 días
después

Analítica de comprobación del embarazo
Tras 13/14 días del inicio de la progesterona programaremos la analítica de confirmación o no del embarazo: es la determinación en sangre de los niveles de una hormona denominada beta-hCG que produce el embrión y que pasa a la madre.
Es la primera señal medible que envía el embrión.
En caso de no lograrse el embarazo el equipo facultativo que ha intervenido en el tratamiento evalua las causas del mismo y los pasos a seguir. Por lo que concertamos una cita con la paciente para transmitirle la valoración médica.

15 días después
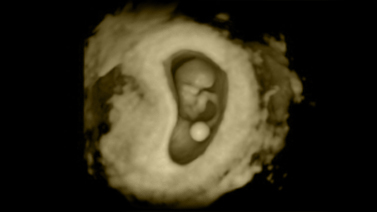
Ecografía de control correcto de la gestación
Tras el test de embarazo positivo, se efectuará una ecografía aproximádamente después de dos semanas. Realizarla antes, puede crear confusión e incertidumbre ya que en la mayoría de los casos el resultado no es concluyente.
La FIV es un procedimiento sumamente versátil. Los óvulos empleados pueden provenir de la misma paciente o de una donante de óvulos (Ovodonación). Asimismo, el semen puede provenir de la pareja o de un donante de semen. La técnica ha hecho posible la gestación a mujeres sin pareja o con pareja del mismo sexo (ROPA). Además, la FIV permite realizar el diagnóstico genético pre-implantacional y de esta forma reducir drásticamente el riesgo de tener niños con enfermedades genéticas.
INDICACIONES PARA LA FECUNDACIÓN IN VITRO
- Abortos de repetición
- Infertilidad vinculada a la edad
- Síndrome de ovarios poliquísticos
- Endometriosis
- Varones con bajo recuento, movilidad o porcentaje alterado de formas anómalas en sus espermatozoides
- Obstrucción o ligadura de las trompas de Falopio
- Maternidad en solitario por decisión propia
- Maternidad lésbica, bisexual o transgénero
- Antecedentes de enfermedades genéticas
- Varones con vasectomía previa
- Esterilidad de origen desconocido
- Fallo en inseminaciones previas
- Fallos ováricos
VENTAJAS DE LA FIV
La Fecundación in Vitro es el tratamiento más habitual en medicina reproductiva. Permite la fertilización de los óvulos por los espermatozoides fuera del cuerpo de la mujer. Los embriones se transfieren posteriormente para favorecer la implantación.
- La FIV es un procedimiento versátil. Los óvulos empleados pueden provenir de la paciente o de una donante. El semen puede ser de la pareja o de un donante.
- La técnica ha hecho posible la gestación a mujeres sin pareja o con pareja del mismo sexo (ROPA).
- Permite realizar el diagnóstico genético-preimplantacional y de esta forma reducir el riesgo de tener niños con enfermedades genéticas.
- Las tasas de éxito son elevadas. ver estadísticas en Instituto Bernabeu
TECNOLOGÍA Y UNIDADES DE TRATAMIENTO ESPECÍFICAS
Equipos propios dotados de la tecnología más vanguardista y profesionales especializados para cada necesidad terapéutica:
EFECTOS SECUNDARIOS E INCONVENIENTES DE LA FIV

Por regla general la mujer puede reanudar su actividad al día siguiente de la extracción de óvulos o transferencia. Entre los raros efectos secundarios que se producen puede generar una ligera hinchazón, más sensibilidad en los pechos, cólicos o estreñimiento.
Como desventajas hay que señalar que tiene un riesgo bajo de complicaciones. Entre ellas se encuentra el síndrome de hiperestimulación ovárica o el riesgo de embarazo múltiple. Ampliar información sobre posibles complicaciones FIV
REQUISITOS DE LA FIV
Se realizan un estudio de la pareja donde se evalúa la calidad seminal del varón. Y a su vez, la mujer debe producir óvulos y no presentar alteraciones uterinas.
En Instituto Bernabeu el estudio de fertilidad se realiza de manera personalizada para poder individualizar el tratamiento y así optimizar el resultado. Conozca en los siguientes enlaces en que consiste nuestro:
Estudio de fertilidad que ya inicia en la Primera visita de fertilidad.

TRANSFERENCIA DIFERIDA EN CICLO POSTERIOR DE EMBRIONES CONGELADOS
Habitualmente, la transferencia de embriones fruto del proceso de fecundación in vitro, se llevaba a cabo en el mismo ciclo de estimulación tras el desarrollo embrionario. Sin embargo, se ha comprobado que en muchas ocasiones no es lo más conveniente para la anidación gestacional: El desarrollo de varios folículos en los ovarios al recibir diversos estímulos, así como la medicación hormonal, puede desestructurar el endometrio y perturbar su capacidad de implantación.
Por lo que en determinadas pacientes puede estar indicado congelar los embriones y posponer su transferencia a un ciclo posterior (criotransferencia) una vez se ha recuperado el endometrio. Una estrategia utilizada cada vez más y no solo en pacientes con fallo de implantación -que es una indicación primordial-.

TRANSFERENCIA DE EMBRIONES CONGELADOS EN CICLO NATURAL:
La transferencia puede realizarse en ciclo natural haciendo coincidir la criotransferencia tras la ovulación -siempre que la paciente cuente con ciclos menstruales regulares, ya que su ovario va a ser capaz de preparar su endometrio de forma natural tal y como se prepara su útero cada mes para una teórica implantación del embrión. Conocer más
TRANSFERENCIA DE EMBRIONES CONGELADOS EN CICLO SUSTITUIDO:
El ciclo sustituido o “artificial” consiste en realizar la criotransferencia una vez se haya optimizado la receptividad endometrial con la administración de estrógenos y progesterona. Está indicada en pacientes anovuladoras, con ciclos irregulares o sin función ovárica. Aunque también podría ser conveniente en determinadas pacientes normoovuladoras. Conocer más.
PORCENTAJE DE ÉXITO FIV (FECUNDACIÓN IN VITRO) EN INSTITUTO BERNABEU
La estadística muestra datos globales que no son extrapolables a un caso concreto, por lo que siempre hay que tener presente la necesidad de individualizar el pronóstico. Los datos recogen las estadísticas sin realización de PGS (CCS) ni vitrificación electiva.
A continuación reflejamos la tasa de embarazo acumulado (los embarazos conseguidos tras una punción/recuperación de ovocitos. Esto incluye la transferencia de los embriones en fresco y una posible transferencia de embriones criopreservados cuando no se consigue en la primera transferencia).
ESTADÍSTICAS PORCENTAJES DE ÉXITO EN FECUNDACIÓN IN VITRO (FIV) DE INSTITUTO BERNABEU 2024
Edad paciente | Porcentaje de éxito |
|
Test positivo de embarazo <35 años | 63,8% |
|
Test positivo de embarazo acumulado <35 años (1 transferencia en fresco más 2 criotransferencias, sin realización de DGP ni vitrificación electiva) | 91% |
|
| Test positivo de embarazo 35-39 años | 50,9% |
|
| Test positivo de embarazo acumulado 35-39 años (1 transferencia en fresco más 2 criotransferencias) | 87,7% |
|
Test positivo de embarazo ≥40 años | 34,3% |
|
Test positivo de embarazo acumulado ≥40 años (1 transferencia en fresco más 2 criotransferencias) | 65% |
|
Calidad embrionaria | Porcentaje de éxito |
|
| % global de embriones que alcanzan la fase blastocisto | 65,4% |
|
| Transferencia que se realiza en fase de blastocisto (día 5) | 81% |
|
% global de ciclos en los que se congelan embriones (Se incluyen todos los rangos de edad de los tratamientos sin DGP ni vitrificación electiva) | 64,9% |
|

SOFT-FIV
El FIV suave, representa una alternativa a la estimulación ovárica convencional. El objetivo es limitar el número de óvulos a ser obtenidos y de esta manera reducir la carga del tratamiento para la paciente y sin comprometer las opciones acumuladas de gestación. El SOFT-FIV precisa mucha menos medicación y -a diferencia de la estimulación clásica-, no toda es inyectable. La diferencia con la inseminación in vitro (FIV) se halla fundamentalmente en la fase de estimulación ovárica, ya que los procedimientos siguientes son similares.
Entre las ventajas soft FIV se encuentran:
- Menor dosis de medicación.
- Menos visitas a la clínica.
- Genera menos molestias y efectos secundarios, vinculados a la estimulación del ovario, porque es mucho más suave.
El SOFT-FIV nace de la inquietud de ofrecer protocolos más simples y seguros. La decisión se basará en última instancia de la indicación de la técnica por parte del especialista y la aceptación de la paciente tras conocer sus bondades y desventajas.
Las indicaciones del soft FIV son:
- Mujeres de menos de 35 años, con buena reserva ovárica y buen pronóstico.
- Antecedentes de respuestas ováricas exageradas, que hay que evitar.
- Pacientes con riesgo de hiperestimulación ovárica.

PRECIOS Y FINANCIACIÓN
En el Instituto Bernabeu somos transparentes. Por eso nuestras tarifas son claras y cerradas para que conozca desde el principio el coste de su tratamiento.