Unidad de tratamiento de baja reserva ovárica
El número y calidad de los ovocitos se reduce con la edad, por lo que se tiene más dificultades para la concepción natural y a veces fracasos con las técnicas de reproducción asistida convencionales
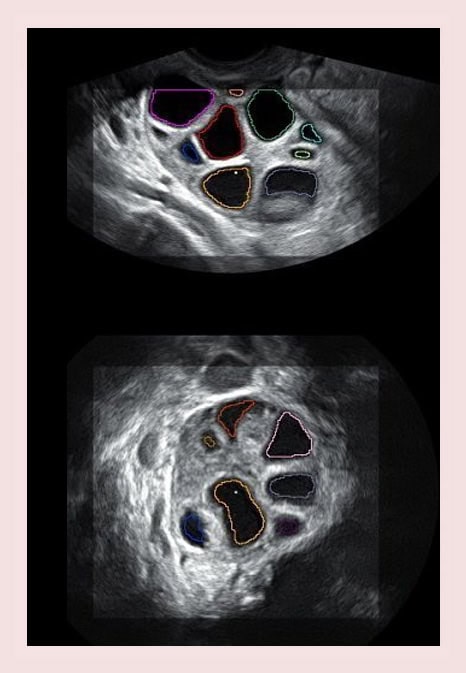
¿Qué es la baja respuesta ovárica?
Cuando realizamos un tratamiento de FIV, una de las fases más importantes es la estimulación de los ovarios. Durante un periodo de entre 7 y 12 días, la paciente debe administrarse una medicación con el fin de obtener varios óvulos para posteriormente ser fecundados. El número de óvulos obtenidos es lo que denominamos respuesta a la estimulación. Esto se realiza para obtener un número de ovocitos adecuado que nos dé un pronóstico de embriones favorable. En general, consideramos una respuesta normal la obtención de entre 8 a 12 ovocitos.
Pacientes que reciben una misma dosis de medicación pueden tener respuestas muy diferentes y en ocasiones el número de ovocitos obtenido es tan bajo que hace que las posibilidades de éxito se reduzcan de forma considerable. Hablamos entonces de baja respuesta ovárica.
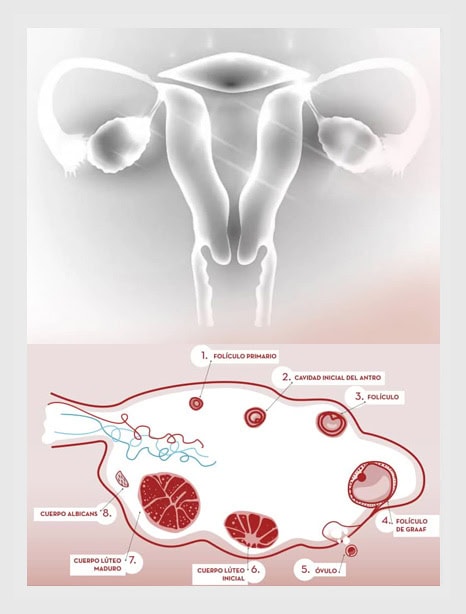
¿Qué es la reserva ovárica?
La mujer nace con toda la población de ovocitos de la que va a disponer durante su vida. Con el tiempo esos ovocitos van a ir perdiéndose hasta agotarse completamente al llegar la menopausia.
Entendemos por reserva ovárica, la cantidad de ovocitos viables que contienen los ovarios de una mujer en un momento dado, dicha reserva, condiciona el número de óvulos que somos capaces de obtener en un tratamiento de Fecundación In Vitro (FIV). Los dos marcadores más fiables para medir la reserva ovárica son el Recuento de Folículos Antrales en la ecografía y la determinación de la Hormona Antimulleriana.
Aunque la baja reserva es la principal causa de baja respuesta, ésta también puede darse en mujeres con reserva ovárica normal.




¿Por qué existe una reserva ovárica baja?
Como hemos comentado, la reserva ovárica va disminuyendo progresivamente con la edad hasta agotarse, por tanto, la edad constituye el principal factor de riesgo para tener una baja reserva. Sin embargo, no todas las mujeres de la misma edad tienen una reserva similar existiendo una gran variabilidad y algunas mujeres tienen una baja reserva a una temprana edad mientras mujeres por encima de 40 años tienen reservas normales con alta respuesta a la estimulación ovárica y por tanto alto número de ovocitos en los tratamientos de FIV. Esto se debe fundamentalmente a factores ambientales, a enfermedades como la endometriosis o patologías autoinmunes, pero sobre todo a factores genéticos.
En este sentido la Unidad de Baja Respuesta del Instituto Bernabeu, desarrolla varias líneas de investigación para caracterizar genéticamente a las mujeres que van a perder de forma más acelerada su reserva ovárica, entre otras líneas de investigación.
¿Por qué es tan importante el problema de la Baja Reserva Ovárica en la actualidad buscando el embarazo?
Los cambios sociales en los últimos años han hecho que la mujer se vea obligada a retrasar su maternidad. A partir de los 35 años no sólo la respuesta ovárica es más escasa sino también se aprecia una disminución considerable y progresiva de la calidad de los ovocitos. La relación entre la edad y la reserva ovárica hace que cada vez tengamos más pacientes con una baja respuesta a la estimulación y por tanto un mal pronóstico en los tratamientos de fertilización in vitro. En estas pacientes que denominamos Bajas Respondedoras, es donde resulta más determinante realizar una correcta evaluación y definir las mejores estrategias para aumentar las posibilidades de éxito.
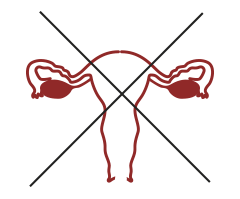
BAJA RESERVA
BAJA RESERVA OVÁRICA

INFERIOR RESULTADO A LA ESTIMULACIÓN
FECUNDACIÓN

EVOLUCIÓN DEL CULTIVO

DESARROLLO EMBRIONARIO DÍA 5
SIN TRANSFERENCIA
RESERVA NORMAL
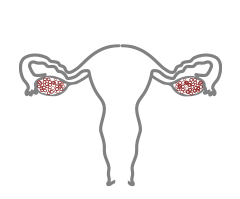
RESERVA OVÁRICA NORMAL
ÓPTIMO RESULTADO A LA ESTIMULACIÓN

FECUNDACIÓN

EVOLUCIÓN DEL CULTIVO

DESARROLLO EMBRIONARIO DÍA 5
TRANSFERENCIA Y CONGELACIÓN RESTANTES

Unidad independiente de Baja Reserva Ovárica

Unidad independiente de Baja Respuesta de Instituto Bernabeu
En Instituto Bernabeu nos enfrentamos a este desafío de la Medicina Reproductiva para favorecer la gestación de nuestras pacientes con sus propios óvulos, creando la primera Unidad Española pionera en atender diagnósticos de baja respuesta, habiendo atendido a parejas provenientes de países de todo el mundo.
Esta Unidad multidisciplinar, está integrada por facultativos especialistas en medicina reproductiva, biología molecular, genética y biología de la reproducción orientados al cuidado de estas parejas que aúnan tareas asistenciales e investigadoras para poder ofrecer un tratamiento individualizado a cada paciente.
¿En qué consiste el abordaje multidisciplinar de la Unidad de Baja Reserva Ovárica?
En esta unidad, cada caso es analizado y discutido por un grupo especializado de profesionales. Disponer de la unidad de baja respuesta ovárica del IB desde la primera cita, permite al paciente contar con las últimas innovaciones para el diagnóstico y tratamiento: test de laboratorios específicos y de vanguardia, ecografía ginecológica 4D para estudios vasculares ováricos y uterinos, marcadores genéticos pronósticos, Array-CGH entre otras pruebas para diseñar la estrategia personalizada que optimice las posibilidades de éxito de cada pareja.
La Ventajas de la Unidad de Baja Reserva Ovárica del Instituto Bernabeu
- El disponer de los mejores profesionales y las técnicas diagnósticas más avanzadas permite definir individualizadamente las estrategias más adecuadas para cada caso y mejorar la tasa de éxito de embarazo.
- Nuestra unidad ha desarrollado y perfeccionado en los últimos años los protocolos de estimulación más innovadores que han sido implementados obteniendo resultados esperanzadores en pacientes que de otra manera se verían abocadas a la donación de ovocitos:
- Terapias adyuvantes para mejorar la sensibilidad ovárica
- Protocolos no convencionales de estimulación: doble estimulación ovárica, estimulación en fase lútea, estimulación contínua.
- Acumulación de embriones y en ocasiones de ovocitos, procedentes de varias estimulaciones.
Aplicamos la farmacogenética:

- El análisis de los genes asociados a la reserva ovárica nos permite no solo diagnosticar, sino además definir la medicación más adecuada para cada paciente optimizando su respuesta ovárica frente a las hormonas estimulantes (IBgen baja reserva).

- Estudio fertigenético de secuenciación masiva para identificar las mutaciones asociadas a la insuficiencia ovárica para ofrecer un correcto diagnóstico con el que individualizar el tratamiento de reproducción asistida más adecuado en caso de fallo ovárico prematuro (menopausia precoz): IBgenFOP.
- Por otra parte, la experiencia en el manejo de casos complejos, nos ha hecho comprender mejor la carga psicológica de las pacientes con Baja Respuesta siendo más sensibles a su situación mejorando también el cuidado emocional
o el uso de protocolos suaves.
Nuestra Unidad ha desarrollado y perfeccionado en los últimos años los protocolos de estimulación más innovadores que han sido implementados obteniendo resultados esperanzadores en pacientes que de otra manera se verían abocadas a la donación de ovocitos.
- Desde las terapias adyuvantes para mejorar la sensibilidad ovárica
- hasta la doble estimulación en fase lútea,
- pasando por la acumulación de ovocitos vitrificados
Rejuvenecimiento ovárico
Plasma rico en plaquetas y factores de crecimiento
- Administración en el ovario de plasma rico en plaquetas (PRP) de la propia paciente para favorecer la activación de “folículos dormidos” y aumentar la obtención de óvulos en pacientes con baja reserva ovárica. Conocer más
Administración intraovárica de plasma rico en plaquetas (PRP)

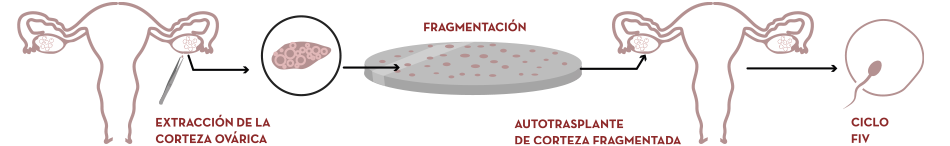
Autotrasplante de corteza ovárica
- Activación ovárica mediante fragmentación y autotrasplante de corteza ovárica para conseguir respuesta ovárica en pacientes con fallo ovárico o menopausia precoz. Más información
Fragmentación y autotrasplante de corteza ovárica
Preguntas frecuentes sobre rejuvenecimiento ovárico
- Nuestros especialistas responden a las 13 preguntas más frecuentes sobre el “rejuvenecimiento” ovárico.
Tienen como objetivo la obtención de ovocitos en pacientes con menopausia precoz o el aumento en su número en pacientes con baja respuesta ovárica. Los resultados obtenidos en los estudios realizados hasta el momento son prometedores, abriendo una línea de esperanza en pacientes de mal pronóstico.
Sin embargo, hasta el momento, sólo han mostrado una mejoría en determinadas pacientes con unas características particulares. Por eso el equipo médico es el que debe valorar si el tratamiento puede ser eficaz en cada caso concreto.
Como en el caso del PRP hay una serie de contraindicaciones a valorar, como la presencia de patología en el ovario, la existencia de un único ovario, o los fallos ováricos de causa genética o tras quimioterapia.
La realización de nuevas técnicas en este grupo de pacientes sólo debería formar parte de estudios de investigación, o tras la existencia una fuerte evidencia científica a favor de su uso.
La farmacogenética nos ha permitido diseñar un tratamiento específico para cada paciente, se han implementado diferentes estrategias de estimulación, como la acumulación de óvulos en doble estimulación o las estimulaciones en diferentes fases del ciclo. Estas nuevas técnicas de activación ovárica son un intento más para recuperar el mayor número de óvulos en las pacientes o incluso la obtención de respuesta ovárica en pacientes que no la habían tenido previamente. El objetivo siempre va a ser intentar conseguir el embarazo con los propios óvulos de la paciente en la medida en que los tratamientos disponibles lo permitan. En algunos casos, la única opción razonable para lograr el embarazo va a ser la donación de óvulos.
Así, en base a la evidencia disponible, el médico podrá desaconsejar por completo un tipo de técnica, o no recomendar continuar con el tratamiento de reproducción asistida.
En líneas generales, se trata de diferentes términos para referirse a la misma sustancia. El plasma rico en plaquetas es una porción de sangre del paciente que posee una concentración de plaquetas superior a la concentración basal. Las plaquetas liberan factores de crecimiento, por lo que el aumento en el número de plaquetas en la muestra utilizada aumentaría la concentración de factores de crecimiento liberados a ese plasma.
Estos factores de crecimiento son los responsables del efecto beneficioso sobre la activación ovárica. Existen sin embargo diferentes técnicas y sistemas disponibles para obtener la muestra en el laboratorio, y el método utilizado puede influir en el número final de plaquetas que contiene la muestra y con ello la concentración de factores de crecimiento liberados. Se ha considerado que la concentración de 1.000.000 de plaquetas por µl es el valor ideal para asegurar un aporte de factores de crecimiento óptimo. Algunos kits comercializados aseguran una concentración de factores de crecimiento conocida de antemano, aunque es el laboratorio del centro el que debe validar que sus muestras contengan la adecuada concentración de plaquetas utilizadas en los estudios disponibles para PRP intraovárico.
I+D+I: Evidencias sobre PRP intraovárico
En 2023, nuestro trabajo sobre el efecto del PRP intraovárico en pacientes con baja respuesta ovárica fue seleccionado para presentación oral en el congreso de la European Society of Human Reproduction and Embryology (ESHRE). En este estudio observamos una mejora en la respuesta a la estimulación ovárica tras el uso de PRP, especialmente en mujeres menores de 40 años. Sin embargo, no se evidenciaron cambios en la calidad de los ovocitos. Nuestros hallazgos están en línea con la evidencia científica actual sobre el uso de PRP intraovárico y refuerzan su posible utilidad en determinados perfiles de pacientes.
- Effect of intraovarian injection of platelet rich plasma (PRP) on ovarian response in poor responder women. A. Fuentes, J.C. Castillo, B. Moliner, C. García-Ajofrín, M. Martínez, J. Suñol, C. Gavilán, L. Luque, M. Buccheri, J.A. Ortiz, A.M. Fabregat, A. Bernabeu, R. Bernabeu.
Una estrategia que ha mejorado de manera importante el pronóstico de estas pacientes es la acumulación de embriones procedentes de varios ciclos de estimulación. Con ello, buscamos disponer de un número de embriones similar al de una paciente normo respondedora, aumentando así las posibilidades de éxito. En algunos casos también se opta por acumular ovocitos, especialmente en mujeres jóvenes o en aquellas que desean preservar su fertilidad.
La acumulación de embriones presenta ventajas destacadas: permite acortar el tiempo global de tratamiento, un aspecto clave en pacientes con baja reserva ovárica o edad avanzada, y contribuye a disminuir la carga psicológica durante el proceso. Además, en los casos en que se requiere un diagnóstico genético preimplantacional, esta estrategia resulta especialmente útil, ya que ofrece más embriones para analizar en menos tiempo y posibilita realizar el estudio de todos ellos de manera conjunta, lo que también ayuda a optimizar los costes.
Doble FIV
Doble FIV para baja reserva ovárica
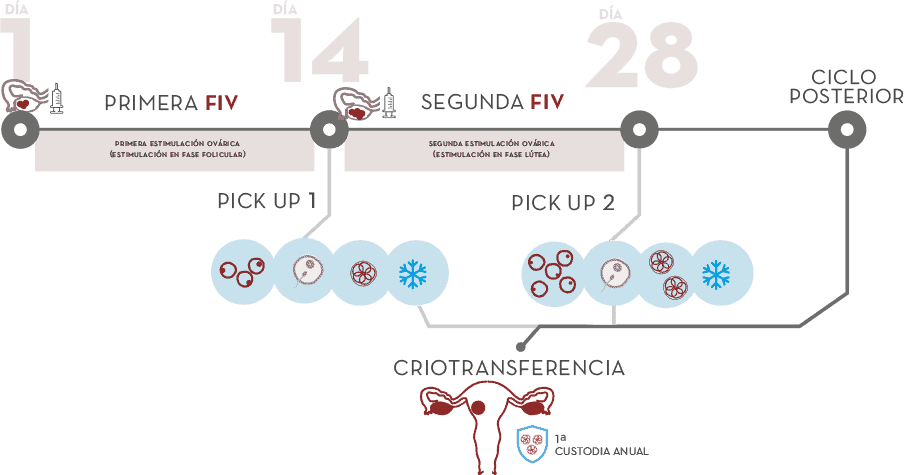
Dos fecundaciones in vitro en un solo ciclo: más embriones, más posibilidades
La doble FIV consiste en realizar una doble fecundación in vitro (FIV) en un solo ciclo, con el objetivo de sumar a una primera recogida de ovocitos en la primera mitad del ciclo justo antes de la ovulación una segunda, criopreservándose los embriones generados. A continuación, iniciamos la segunda estimulación en fase lútea (tras la ovulación) con una segunda recogida de ovocitos, su consiguiente fecundación in vitro y la vitrificación de los embriones obtenidos que se añaden a los anteriores. De esa manera obtendremos un mayor número de embriones que con una FIV convencional.
La transferencia del embrión se realiza en un ciclo posterior que no precisa de estimulación ovárica que pudiera alterar la receptividad endometrial.
Doble FIV para baja reserva ovárica
Triple FIV
En determinadas pacientes diagnosticadas de baja reserva ovárica puede resultar indicado realizar una tercera estimulación con su posterior fecundación in vitro para aumentar la posibilidad de obtener embriones aptos.
I+D+I: Evidencias de la doble estimulación sucesiva
Los resultados de las investigaciones iniciadas en 2019 en Instituto Bernabeu para el tratamiento de pacientes con baja respuesta ovárica, confirman la utilidad de protocolos de estimulación ovárica consecutiva. Obteniéndose una mejoría en los resultados globales. Así lo indican los trabajos de investigación como el presentado en el Congreso ESHRE 2021 (European Society Human Reproduction & Embriology).
- Follicle-stimulating hormone receptor genotype and its influence on the results of double ovarian stimulation in IVF cycles
- Y en la ESHRE 2019, entre otros. The luteal phase of double ovarian stimulation treatment (DuoStim) provides higher oocyte and blastocyst yield in unselected infertile patients: a retrospective, same-patient, cohort study
Un estudio presentado en 2023 en el Congreso Anual de la Sociedad Americana de Medicina Reproductiva (ASRM) y publicado en 2024 evalúa el uso de la aplicación semanal de hormona folículo estimulante (FSH) en una estimulación contínua. Este protocolo permite la obtención de ovocitos en varias capturas ovocitarias reduciendo la cantidad de inyectables necesarios:
- Castillo JC, Fuentes A, Ortiz JA, Abellán E, Bernabeu A, Bernabeu R. Continuous ovarian stimulation: a proof-of-concept study exploring the uninterrupted use of corifollitropin α in DuoStim cycles for enhanced efficiency and patient convenience (Alicante protocol). F S Rep. 2024 Mar 28;5(2):176-182. doi: 10.1016/j.xfre.2024.03.005. PMID: 38983736; PMCID: PMC11228776.
Ventajas
- Emocional. Esta técnica explora al máximo las posibilidades de ser madre con sus propios ovocitos, evitando recurrir a la ovodonación. Reduce el tiempo de espera y la duración del tratamiento que se concentra en un solo ciclo.
- Económica. El Instituto Bernabeu tiene como objetivo prioritario el embarazo de sus pacientes. Ante un diagnóstico de baja reserva ovárica habitualmente se precisarán tratamientos más complejos y por tanto de mayor importe. Para que sean más accesibles hemos creado la doble FIV consecutiva, reduciendo por parte de la Institución gran parte del coste que supondría la realización de varias fecundaciones in vitro estándar.
- Efectiva. La eficiencia del embrión congelado supera notoriamente la del ovocito. Por tanto, se aumentan las posibilidades de anidación embrionaria y la tasa de embarazo evolutivo.
- Transferencia más natural. La transferencia embrionaria en diferido nos permite utilizar protocolos que pueden mejorar la respuesta ovárica sin preocuparnos si dicha estimulación podría perjudicar la receptividad uterina. La transferencia se realiza en un ciclo posterior natural o en el que el útero se prepara de forma específica para optimizar su receptividad, aumentando así las probabilidades de embarazo.

INVESTIGACIÓN EN BAJA RESERVA OVÁRICA
Avances en investigación para el tratamiento de la reserva ovárica disminuida
El Instituto Bernabeu, a través de la Unidad de Baja Respuesta Ovárica, es pionero en investigación sobre este campo. Producto de dicho afán investigador, nuestra institución fue premiada en 2012 por la Sociedad Americana de Medicina Reproductiva (ASRM) por un trabajo sobre polimorfismos genéticos en mujeres con Baja Respuesta. Posteriormente ha sido el primero en el mundo en desarrollar el concepto de farmacogenética aplicada a la estimulación ovárica con la introducción de un nuevo test denominado IBgen FIV.
En la actualidad, las líneas de investigación se centran en tres aspectos fundamentales:
- El estudio de los factores genéticos que condicionan el envejecimiento ovárico y por tanto desarrollar modelos predictivos que ayuden a las mujeres a planificar su vida reproductiva.
- Avances en farmacogenética que permitan personalizar los protocolos de estimulación en función del perfil genético de la paciente, mejorando su respuesta frente a las hormonas.
- Explorar nuevas formas de estimulación mediante ensayos clínicos en pacientes con Baja Respuesta, como por ejemplo nuevos estudios en fase lúteal.
- Administrar en el ovario plasma rico en plaquetas (PRP) de la propia paciente para favorecer la activación de “folículos dormidos” y aumentar la obtención de óvulos.
- Realizar nuevas técnicas de activación ovárica para pacientes en menopausia precoz, como la fragmentación de corteza ovárica y autotrasplante (OFFA).

Nuestro alto grado de especialización en pacientes con baja respuesta ovárica, nos permite concentrar a todos los especialistas implicados en su estudio durante su visita médica para que en único día, puedan realizarse todas las pruebas diagnósticas necesarias para el análisis y diseño personalizado de su tratamiento.
Perfil materno:
- Perfil genético de riesgo de baja respuesta ovárica. IBgen FIV
- Hormona antimulleriana
- Cariotipo
- X Frágil
- Ecografía de alta resolución
- Análisis personalizado de su historial médico
- Consulta de evaluación por especialista en baja reserva ovárica
- Posterior consulta con especialista para valoración y diseño del plan de tratamiento (posibilidad de realizarla mediante videoconferencia)

PRECIOS Y FINANCIACIÓN
En el Instituto Bernabeu somos transparentes. Por eso nuestras tarifas son claras y cerradas para que conozca desde el principio el coste de su tratamiento.
