La Fecondazione In Vitro (FIVET)
La Fecondazione In Vitro (FIVET), il principale trattamento per la sterilità, permette di ottenere una percentuale di gravidanza superiore rispetto alle concezioni spontanee.
Fecondazione In Vitro
La fecondazione In Vitro (FIVET) è un metodo che permette la fecondazione degli ovuli con spermatozoi fuori del corpo della donna. Gli embrioni creati in laboratorio vengono inseriti nell’utero materno per favorire il suo impianto e permettere una gestazione. Questo processo implica diversi passi che devono coordinarsi correttamente; disegnare un trattamento su misura in base alle necessità reali dei pazienti, la qualità del team umano e la tecnologia della clinica sono fondamentali per un risultato soddisfacente.
Tecniche di Fecondazione
in vitro

FIV con Gameti Propri
Processo

1 giorno

Studio e preparazione della coppia
Ogni paziente è unico, per questo, ogni trattamento nell’ Istituto Bernabeu è personalizzato. Il proposito è determinare l’origine della sterilità nella coppia e disegnare il trattamento piú adeguato. Nel paziente viene analizzato il seme, livelli ormonali e una valutazione urologicha se necessaria.
Nella donna, si realizza un’ esplorazione del collo uterino, dell’endometrio, e possibili alterazioni delle tube di Falloppio e la regolarità dei cicli mestruali. Questi esami si complementano con un’ esaustiva valorazione della storia sulla salute e sessuallità della coppia.
Lo scopo è determinare che la FIVET sia il procedimento corretto per trattare la problematica di steterilità e che la coppia si trovi fisica e psicologicamente pronta per iniziarlo. Nel caso contrario, verrà consigliato ai pazienti il trattamento piú adeguato.

~ 8/12 giorni
Stimulazione ovarica
Per ampliare al massimo le possibilità di gravidanza, abbiamo bisogno di ottenere piú di un ovocita (“ovulo”), che è quello che matura ogni mese nell’ ovario della donna.
Per stimolare la produzione di vari ovociti e garantire una buona qualità, somministriamo una combinazione di farmaci la cui risposta viene controllata con ecografie vaginali ed eventuali prelievi del sangue: l’induzione all’ovulazione.
Il procedimento completo, ha una durata a seconda dei casi, che varia da 8 a 12 giorni circa. Questa stimolazione è fondamentale per l’esito futuro. Raggiungere il maggior numeri di ovociti è importante, però lo è ancora di piú la qualità degli stessi. Per questo, seguiamo con frequenza la loro evoluzione con controlli ecografici che ci permetterà disegnare al meglio la dosi ormonale piú adeguata per ottimizzare la loro qualità.

1 giorno
Prelievo degli ovociti
Quando gli ovociti sono maturi e hanno raggiunto il miglior momento di crescita, li preleviamo attraverso ecografía vaginale, sotto un’anestesia locale o una leggera sedazione, assolutamente indolore. Il processo ha una durata di soli 15 minuti, e non richiede nessun intervento chirurgico o ricovero ospedaliero né punti di sutura o anestesia generale.
Capacitazione del seme
Contemporaneamente, il partner produce un campione seminale, la cui capacità fecondante viene ottimizzata in laboratorio.

Fecondazione in laboratorio
Viene realizzata all’ interno del laboratorio di embriología umana, per facilitare la fecondazione l’ovocita viene unito al seme del paziente, attraverso una FIVET classica, più naturale o facendo uso della tecnica ICSI, che consiste nel scegliere i migliori spermatozoi, introducendoli con un’ ago sottile nell’ovocita.
Il risultato della fecondazione (primo giorno di vita embrionaria) viene osservato dopo circa 18 ore. Sapremo dunque quanti ovociti sono stati fecondati normalmente, ovvero l’ equivalente di quanti embrioni disponiamo.
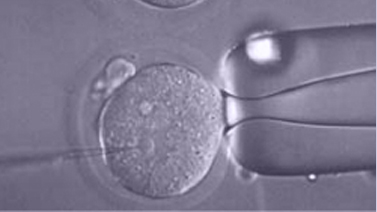
ICSI (Iniezione intracitoplasmatica di spermatozoi)
Viene realizzata quando il biólogo specialista in riproduzione umana lo considera neccessario o qu
L’ iniezione intracitoplasmatica di spermatozoi ( ICSI ) è una procedura nella quale si introduce lo spermatozoo prescelto all’ interno dell’ ovulo maturo per ottenere la fecondazione.
L’ ICSI e’ stata una vera rivoluzione nelle tecniche di riproduzione assistita perché risolve la maggior parte dei problemi di sterilità maschile. Questa tecnica viene usata per la fecondazione quando il seme presenta una bassa quantità di spermatozoi, una morfología alterata, una mobilità ridotta o quando il seme è incapace di fecondare attraverso una FIVET convenzionale. Viene applicata anche per pazienti che hanno un blocco dei condotti che trasportano gli spermatozoi, in questo caso devono essere prelevati dai testicoli attraverso una punzione testicolare.
Questo procedimento si effetua con un microscopio manipolando con estrema delicatezza l’ ovulo, introducendo e depositando lo spermatozoo al suo interno.
La selezione dello spermatozoo si basa sulle carateristiche morfologiche, e in certi casi usando metodi complementari (MACS, IMSI, PICSI). Maggiori informazioni.

3/5 giorni

Coltura embrionale
Dopo la fecondazione inizia il processo di sviluppo nell’incubatrice con un mezzo di coltura che fornisce tutto il necessario per una crescita corretta. Gli embrioni verranno analizzati in tutte le fasi di sviluppo.
La crescita si analizza periodicamente perché non tutti gli esseri umani raggiungono la fase di blastocisto.
È importante tener presente che non tutti gli ovociti verranno fecondati e non tutti daranno origine ad embrioni validi. Cresceranno embrioni di buona e cattiva qualità e altri si bloccheranno e smetteranno di crescere.

1 giorno
Trasferimento degli embrioni
Una volta raggiunta la fase di blastocisto, si procede con il trasferimento dell’embrione. Un momento cruciale del trattamento. Consiste nel depositare l’embrione nell’utero materno.
Avviene mediante ecografie addominali. Depositeremo direttamente nell’utero materno il mezzo di coltura che contiene l’embrione. È un processo indolore e breve.
Gli embrioni che non sono stati trasferiti e si desidera conservarli, dopo la loro vitrificazione, vengono posti in custodia; dopo la loro identificazione, si depositano in un posizione esclusiva nei contenitori criogenici dei nostri laboratori. Per una completa sicurezza, questa localizzazione non é condivisa né con altri campioni, né con altri pazienti, per proteggerli da potenziale contagio crociato o imprecisioni.

10/12 giorni
dopo

Analisi di conferma della gravidanza
Dopo 13/14 giorni dall’inizio della somministrazione del progesterone programmeremo un prelievo del sangue per confermare la gravidanza o meno: i livelli di ormone beta-hCG che produce l’embrione e passa al sangue della madre determineranno se si è annidato nell’utero. È il primo segnale misurabile che trasmette l’embrione.
In caso di risultato negativo, i medici che hanno partecipato al trattamento ne analizzeranno le cause per studiare come proseguire. Al paziente verrà dato un ulteriore appuntamento per comunicargli la valutazione medica effettuata.

15 giorni dopo
Ecografia di controllo gestazionale
Dopo il test di gravidanza positivo, verrà effettuata un’ecografia dopo circa due settimane. Se venisse effettuata prima potrebbe causare confusione e incertezza perché nella maggior parte dei casi il risultato non è affidabile.
La FIVET è un procedimento molto versatile. Gli ovuli usati possono provenire dalla stessa paziente o da una donatrice di ovuli. Allo stesso modo, il seme può provenire dal partner o da un donante di seme. La tecnica ha reso possibile gravidanze a donne single od omosessuali (ROPA). Anche la FIVET permette di realizzare una diagnosi genetica pre-impianto e di ridurre in questo modo il rischio di avere bambini copiti da malattie genetiche.
Indicazioni per la fecondazione in vitro
- Fallimento in inseminazioni precedenti
- Sterilità legata all’età
- Aborti ricorrenti
- Fallimenti ovarici
- Sindrome dell’ovaio policistico
- Endometriosi
- Uomini con conta spermatica bassa, motilità o percentuale alterata nella morfología degli spermatozoi
- Ostruzioni o chiusura delle tube di Falloppio
- Maternità da single per scelta propria
- Maternità lesbica, bisessuale o trans
- Precedenti di malattie genetiche
- Uomini con precedente vasectomía
- Sterilità di origine sconosciuto
Vantaggi della FIVET
La Fecondazione in Vitro è il trattamento più frequente in medicina riproduttiva. Permette fertilizzare gli ovuli con gli spermatozoi al di fuori del corpo della donna. Gli embrioni vengono trasferiti in un secondo momento per favorire l’annidamento.
- La FIV è una procedura versatile. Gli ovuli utilizzati possono essere della paziente o di una donatrice. Il liquido seminale può essere del partner o di un donatore.
- La tecnica ha permesso alle donne single o alle coppie dello stesso sesso (ROPA) di avere un figlio.
- Permette di effettuare la diagnosi genetica pre-impianto e in questo modo ridurre il rischio di avere bambini con malattie genetiche.
- Il tasso di successo è elevato. (Consultare le statistiche in Instituto Bernabeu)
TECNOLOGIA E UNITÀ DI TRATTAMENTO SPECIFICHE.
Attrezzature proprie dotate della tecnologia più all’avanguardia e professionisti specializzati per ogni esigenza tecnica:
Effetti collaterali e svantaggi della FIVET
Generalmente, il giorno dopo l’estrazione degli ovuli o il trasferimento la donna può riprendere la propria vita normale. Tra i rari effetti secondari ricordiamo: leggero gonfiore nella zona del ventre, maggior sensibilità del seno, coliche o stitichezza.
Tra gli svantaggi, è importante ricordare che esiste un rischio, sebbene basso, di complicazioni. Ad esempio, la sindrome di iperstimolazione ovarica o il rischio di gravidanza gemellare. Ampliare le informazioni sulle possibili complicazioni della Fecondazione In Vitro
Requisiti della FIV
Viene effettuato uno studio della coppia per valutare la qualità seminale dell’uomo. A sua volta, la donna deve produrre ovuli e non presentare alterazioni uterine.
Presso l’Instituto Bernabeu lo studio della fertilità viene eseguito personalmente per poter individualizzare il trattamento e ottenere così un ottimo risultato. Per maggior informazioni consulti i seguenti link:
- Estudio de fertilidad che inizia già nella
- Prima visita de fertilidad.

Statistiche di successo nell’fecondazione FIVET dell’Instituto Bernabeu
La statistica mostra dati globali e non applicabili a casi specifici, per cui è importante tener presente la necessità di personalizzare il pronostico. I dati fanno riferimento alle statistiche senza aver effettuato PGS (CCS) né vetrificazione selettiva.
In seguito, dettaglieremo il tasso di gravidanza accumulata (le gravidanze ottenute dopo una puntura/recupero di ovociti). Questo comprende il trasferimento degli embrioni freschi ed un possibile trasferimento di embrioni criopreservati quando non si ottiene un risultato positivo in un primo trasferimento).
STATISTICHE SULLE PERCENTUALI DI SUCCESSO NELL’FECONDAZIONE IN VITRO (FIVET) DELL’INSTITUTO BERNABEU 2024
Età del paziente | Tasso di successo |
|
Test di gravidanza positivo <35 anni | 63,8% |
|
Test di gravidanza positivo accumulato <35 anni (1 trasferimento in ciclo fresco e 2 criotrasferimenti, senza DGP né vetrificazione embrionale elettiva) | 91% |
|
| Test di gravidanza positivo 35-39 anni | 50,9% |
|
| Test di gravidanza positivo accumulato 35-39 anni (1 trasferimento in ciclo fresco e 2 criotrasferimenti) | 87,7% |
|
Test di gravidanza positivo ≥40 anni | 34,3% |
|
Test di gravidanza positivo accumulato ≥40 anni (1 trasferimento in ciclo fresco e 2 criotrasferimenti) | 65% |
|
Qualità dell’embrione | Tasso di successo |
|
| % globale embrioni che raggiungono la fase di blastocisto | 65,4% |
|
| Trasferimenti in fase di blastocisto (5º giorno) | 81% |
|
% globale di cicli in cui si congelano embrioni (Sono compresi tutte le fasce d’età dei trattamenti senza PGS/PGT-A/CCS (Screening Cromosomico Completo) né vetrificazione embrionale elettiva) | 64,9% |
|
Trasferimento di embrioni congelati posticipato a un ciclo successivo
Di solito, il trasferimento degli embrioni risultanti dal processo di fecondazione in vitro viene effettuato nello stesso ciclo di stimolazione, dopo lo sviluppo embrionale. Tuttavia, è stato dimostrato che in molte occasioni non è conveniente per l’annidamento gestazionale: lo sviluppo di diversi follicoli nelle ovaie a seguito di diverse stimolazioni, così come i farmaci ormonali, possono destrutturare l’endometrio e disturbare la sua capacità di impianto.
Pertanto, in alcune pazienti può essere indicato congelare gli embrioni e rimandare il loro trasferimento a un ciclo successivo (Criotrasferimento) quando l’endometrio si sarà ripreso. Questa strategia è sempre più utilizzata, e non solo nelle pazienti con errore di annidamento -per le quali è il primo suggerimento indicato-.

TRASFERIMENTO DELL’EMBRIONE IN UN CICLO NATURALE:
Il trasferimento può essere realizzato in un ciclo naturale facendo coincidere il criotrasferimento dopo l’ovulazione – a condizione che la paziente abbia cicli mestruali regolari, poiché le sue ovaie potranno preparare il suo endometrio in modo naturale, così come il suo utero si prepara ogni mese per un teorico impianto dell’embrione – (per maggiori informazioni: link).
TRASFERIMENTO DI EMBRIONE CONGELATO IN UN CICLO SOSTITUITO:
Il ciclo sostituito o “artificiale” consiste nel realizzare il criotrasferimento una volta ottimizzata la ricettività endometriale con la somministrazione di estrogeni e progesterone. È indicato nelle pazienti anovulatorie, con cicli irregolari o senza funzione ovarica. In certi casi può essere appropriato anche in alcuni pazienti normoovulatori. (Per maggiori informazioni: link)
SOFT-FIV
La SOFT FIV (una FIVET leggera), rappresenta un’ alternativa alla stimolazione ovarica convenzionale. L’obiettivo è quello di limitare il numero di ovuli da ottenere con un dosaggio di medicinali inferioreper il paziente e senza compromettere le possibilità di gravidanza cumulativa. La SOFT-FIV richiede una quantità inferirore di farmaci a differenza della stimolazione classica, e non tutti iniettabili. La differenza con la FIVET risiede principalmente nella fase di stimolazione ovarica, le procedure successive sono simili.
Tra i vantaggi della SOFT-FIV troviamo:
- Meno dosaggio dei farmaci.
- Meno visite in clinica.
- Meno disturbi e meno effetti secondari, legati alla stimolazione dell’ovaio, perchè è molto più leggera.
La SOFT-FIV nasce per offrire protocolli più semplici e sicuri. La decisione se procedere con questa tecnica dipende dallo specialista e dall’accettazione da parte del paziente dopo esser a conoscenza dei vantaggi e i svantaggi.
Le indicazioni delal SOFT-FIV sono per:
- Donne con età inferiore a 35 anni, con buona riserva ovarica e buona prognosi.
- Pazienti con antecedenti di risposte ovariche eccessive, cosa che occorre evitare.
- Pazienti con un rischio di iperstimolazione ovarica.