ICSI (Microinyección intracitoplasmática de espermatozoides)
Tratamiento consistente en la introducción de un único espermatozoide en el interior de un ovocito maduro para facilitar su fecundación

¿Qué es la ICSI?
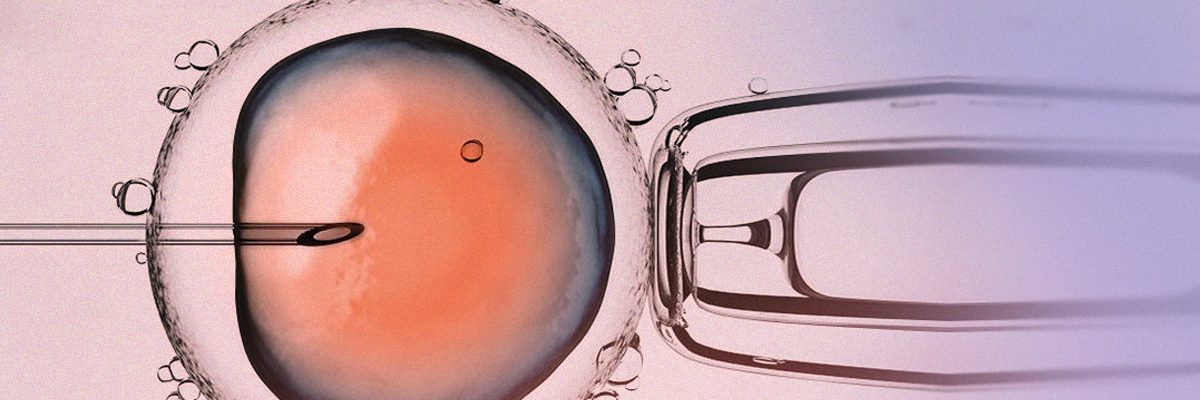
La microinyección intracitoplasmática de espermatozoides (ICSI) consiste en la introducción de un único espermatozoide en el interior de un ovocito maduro para conseguir su fecundación. Sin ninguna duda, es la técnica de reproducción asistida (TRA) más empleada y supuso una verdadera revolución a principio de los años 90, ya que vino a resolver con éxito la mayoría de los problemas de esterilidad de causa masculina.
Debido a sus elevadas y constantes tasas de éxito para lograr la fecundación (70-80%), la técnica ICSI no ha variado sustancialmente desde sus inicios. El equipo necesario consta de un microscopio invertido, con una óptica específica y una placa calefactada a 37 °C. A este microscopio van unidos unos micromanipuladores que nos permiten movimientos en tres dimensiones de las micropipetas que sujetan al ovocito y que contienen al espermatozoide. La movilidad espemática, así como la experiencia del embriólogo que realiza la técnica son los dos parámetros más importantes para garantizar la eficacia de la misma.
¿En que casos está indicada la ICSI?
Las indicaciones para la realización de ICSI tienen que estar basadas en un estudio de fertilidad exhaustivo de la pareja. Por ejemplo:
1. Esterilidad Masculina:
- Oligozoospermia o criptozoospermia: disminución severa en el número de espermatozoides.
- Astenozoospermia: disminución severa en la movilidad espermática, incluyendo muestras con ausencia total de movilidad.
- Teratozoospermia: elevado número de espermatozoides anormales.
- Azoospermia obstructiva: ausencia completa de espermatozoides en eyaculado debido a una obstrucción. Las causas más comunes son de origen genético o inflamatorio o vaso-vasostomía fallida.
- Azoospermia secretora: ausencia completa de espermatozoides en eyaculado debido a un defecto en la producción de espermatozoides en el testículo.
- Aneyaculación: disfunción eyaculatoria causada por eyaculación retrógrada o paraplejia.
En los casos de azoospermia y de aneyaculación se pueden obtener los espermatozoides necesarios para ICSI directamente del testículo (punción testicular o biopsia).
- Causa inmune: presencia de un alto número de anticuerpos antiespermatozoides.
- Muestras seminales valiosas: pacientes que congelan muestra seminal antes de ser sometidos a quimio o radioterapia, aquellos que precisan de lavado seminal por padecer enfermedades infecciosas (VIH, hepatitis) o uso de semen de donante.
2. Esterilidad Femenina:
- Obtención de un bajo número de ovocitos en la punción folicular. Aunque en estos casos también se puede realizar una FIV convencional.
- Baja calidad ovocitaria general, incluido zona pelúcida engrosada.
3. Otras causas:
- Esterilidad de larga evolución (más de dos años de búsqueda de embarazo).
- Realización de varios ciclos de coitos dirigidos o inseminaciones artificiales sin éxito.
- No fecundación con FIV convencional en un ciclo anterior.
- Microinyección de rescate: microinyección de los ovocitos por no fecundación tras FIV convencional.
- Maduración in vitro de ovocitos.
- No obtención de embarazo tras varios ciclos de FIV convencional.
- Realización de PGS/PGT-A/CCS o DGP.
- Microinyección de ovocitos vitrificados.