Unità di trattamento per scarsa riserva ovarica
Il numero e la qualità degli ovociti si riducono con l’età, pertanto è possibile imbattersi in maggiori difficoltà di concepimento naturale e in fallimenti delle tecniche di procreazione assistita.
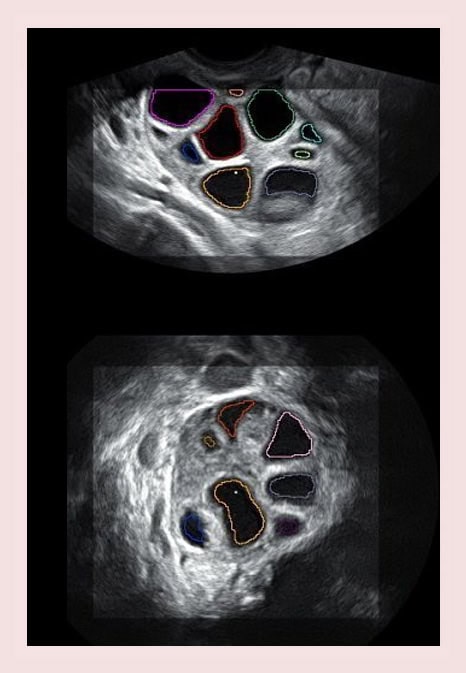
Che cos’è la risposta ovarica?
Quando si effettua un trattamento di FIV, una delle fasi più importanti è la stimolazione delle ovaie. Per un periodo che varia tra i 7 e i 12 giorni, la paziente dovrà assumere dei farmaci con il fine di produrre vari ovuli che saranno poi fecondati. Il numero degli ovuli ottenuti è ciò che viene chiamato risposta alla stimolazione. Questo processo viene effettuato per ottenere un numero appropriato di ovociti che ci permetta di avere una previsione favorevole di embrioni. In generale, consideriamo una risposta normale l’ottenimento di tra 8 e 12 ovociti.
È possibile che pazienti a cui è somministrata la stessa posologia di farmaci ottengano risposte molto diverse e, a volte, il numero di ovociti ottenuto è così basso che le possibilità di successo si riducono considerevolmente. In questi casi parliamo di scarsa risposta ovarica.
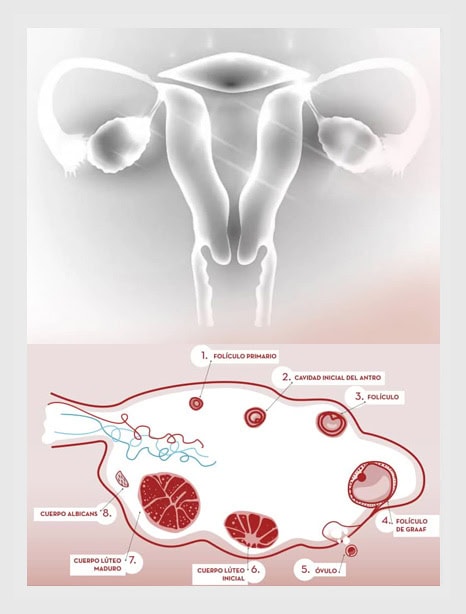
Che cos’è la riserva ovarica?
Alla nascita, ciascuna donna possiede tutti gli ovuli di cui disporrà nell’arco della vita. Con il passare del tempo il numero di tali ovociti si riduce fino ad esaurirsi completamente con l’arrivo della menopausa.
Per riserva ovarica si intende la quantità di ovociti vitali contenuti nelle ovaie di una donna in un dato momento; tale riserva influenza il numero di ovuli che saremo in grado di ottenere con un trattamento di Fecondazione In Vitro (FIV). I due marcatori migliori per calcolare la riserva ovarica sono l’ecografia con conta dei follicoli antrali e la determinazione dell’ormone anti-mulleriano.
Nonostante la scarsa riserva sia la causa principale di una scarsa risposta, quest’ultima si può trovare anche in donne con una riserva ovarica normale.




Perché esiste una scarsa riserva ovarica?
Come detto in precedenza, la riserva ovarica diminuisce progressivamente con l’età fino ad esaurirsi; pertanto, l’età costituisce il principale fattore di rischio per una scarsa riserva. Tuttavia, non tutte le donne della stessa età hanno una riserva simile, quest’ultima infatti varia molto da donna a donna: alcune donne hanno una scarsa riserva ovarica anche in giovane età, mentre altre che hanno superano i 40 anni hanno una riserva normale e rispondono bene alla stimolazione ovarica ottenendo un buon numero di ovociti nei trattamenti di FIV. Ciò è dovuto a fattori ambientali ma soprattutto genetici.
Per questo motivo, l’Unità di Scarsa Risposta dell’Istituto Bernabeu sta sviluppando, tra le altre piste d’indagine, più programmi di studio per caratterizzare geneticamente le donne la cui riserva ovarica si riduce più velocemente del normale.
Perché oggi è così importante il problema della scarsa riserva ovarica quando si è alla ricerca di una gravidanza?
I cambiamenti sociali degli ultimi anni hanno spinto le donne a ritardare la maternità. A partire dai 35 anni, oltre al fatto che la risposta ovarica è più debole, è possibile osservare una notevole e progressiva diminuzione della qualità degli ovociti. La relazione tra età e riserva ovarica fa sì che ci siano sempre più pazienti con una scarsa risposta alla stimolazione e, per questo, scarsi risultati nei trattamenti di fecondazione in vitro. É in queste pazienti, che chiamiamo “poco responsive”, che risulta più importante effettuare una corretta valutazione e definire le migliori strategie per aumentare le possibilità di successo.
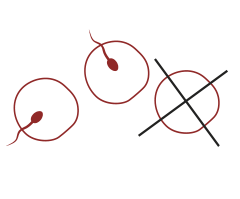
RISERVA SCARSA
SCARSA RISERVA OVARICA

RISULTATO INFERIORE ALLA STIMOLAZIONE
FECONDAZIONE

EVOLUZIONE DELLA COLTURA

SVILUPPO EMBRIONALE GIORNI 5
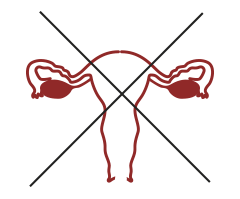
NESSUN TRASFERIMENTO
RISERVA NORMALE
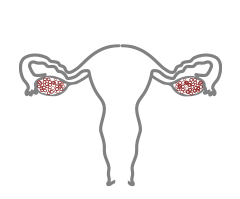
RISERVA OVARICA NORMALE
RISULTATO OTTIMALE ALLA STIMOLAZIONE

FECONDAZIONE

EVOLUZIONE DELLA COLTURA

SVILUPPO EMBRIONALE GIORNI 5
TRANTRASFERIMENTO E CONGELAMENTO RIMANENTI

Unità indipendente di bassa riserva ovarica

Unità indipendente di Scarsa Risposta Instituto Bernabeu
Nell’Istituto Bernabeu affrontiamo questa sfida della medicina riproduttiva con l’obiettivo finale di rendere queste pazienti madri con i propri ovuli, creando la prima unità spagnola pioniera nella diagnosi di scarsa risposta, avendo assistito coppie provenienti da tutto il mondo.
Quest’unità multidisciplinare, formata da specialisti di medicina riproduttiva, biologia molecolare, genetica e biologia della riproduzione orientati alla cura delle coppie. Unendo assistenza e attività di ricerca offrono un regime terapeutico personalizzato ad ogni paziente.
In che cosa consiste l’approccio multidisciplinare dell’unità di scarsa risposta ovarica?
In quest’unità, ogni caso viene analizzato e discusso da un gruppo specializzato di professionisti. Il fatto di avere a disposizione l’unità di bassa riserva dell’IB fin dal primo appuntamento permette al paziente di poter contare sulle ultime innovazioni in fatto di diagnosi e trattamento: test di laboratorio specifici e all’avanguardia, ecografia ginecologica 4D per analisi della componente vascolare ovarica e uterina, previsioni in base ai marcatori genetici, analisi Array-CGH che permettono di definire quella strategia personalizzata in grado di ottimizzare le possibilità di successo di ogni coppia.
Vantaggi dell’Unità di Scarsa Riserva ovarica dell’Instituto Bernabeu
- Il fatto di avere a disposizione i migliori professionisti e le tecniche diagnostiche più avanzate ci permette di definire in maniera individualizzata le strategie più adatte ad ogni caso e di migliorare il tasso di successo della gravidanza.
- La nostra unità ha sviluppato e perfezionato negli ultimi anni i protocolli di stimolazione più innovativi che sono stati implementati ottenendo risultati incoraggianti in pazienti che altrimenti sarebbero state destinate alla donazione di ovociti:
- Terapie adiuvanti per migliorare la sensibilità ovarica
- Protocolli non convenzionali di stimolazione: doppia stimolazione ovarica, stimolazione in fase luteale, stimolazione continua
- Accumulo di embrioni e, in alcuni casi, di ovociti provenienti da più stimolazioni
Aplicamos la farmacogenética:

- L’analisi dei geni associati alla riserva ovarica ci permette non solo di diagnosticare, ma anche di definire il farmaco più appropriato per ogni paziente, ottimizzando la sua risposta ovarica agli ormoni stimolanti (IBgen bassa riserva).

- Studio fertigenetico di sequenziamento massivo per identificare le mutazioni associate all’insufficienza ovarica in modo da fornire una diagnosi corretta con cui individuare il trattamento di riproduzione assistita più appropriato in caso di insufficienza ovarica prematura (menopausa precoce): IBgenFOP.
- D’altro lato, l’esperienza con casi complessi ci ha permesso di comprendere in modo migliore il carico psicologico che accompagna le pazienti con Scarsa Risposta e ci ha resi dunque più sensibili verso tali situazioni a cui ci rivolgiamo con un approccio emozionale.
oppure l’uso di protocolli dolci.
La nostra Unità ha sviluppato e perfezionato negli ultimi anni i protocolli di stimolazione più innovativi che sono stati implementati ottenendo risultati incoraggianti in pazienti che altrimenti sarebbero state destinate alla donazione di ovociti.
- Dalle terapie adiuvanti per migliorare la sensibilità ovarica
- fino alla doppia stimolazione in fase luteale,
- passando per l’accumulo di ovociti vitrificati
Ringiovanimento ovarico
Plasma ricco di piastrine e fattori di crescita
- Somministrazione nelle ovaie di plasma ricco di piastrine (PRP) della paziente stessa per favorire l’attivazione di “follicoli addormentati” e aumentare la produzione di ovuli in pazienti con bassa riserva ovarica. Per saperne di più
Somministrazione nelle ovaie di plasma ricco di piastrine

Autotrapianto di corteccia ovarica
- Attivazione ovarica mediante frammentazione e autotrapianto di corteccia ovarica per ottenere una risposta ovarica in pazienti con errore ovarico o menopausa precoce. Maggiori informazioni
Frammentazione e autotrapianto di corteccia ovarica

Domande frequenti su Ovarian Rejuvenation
- I nostri specialisti rispondono alle 12 domande più frequenti sul “ringiovanimento” ovarico.
Si tratta di procedure ancora in fase sperimentale destinate all’”attivazione” degli ovuli “addormentati” nell’ovaia e che non reagiscono ai farmaci utilizzati per la stimolazione ovarica.
Lo scopo finale consiste nell’ottenere ovociti in pazienti con menopausa precoce o aumentarne il numero in pazienti con bassa risposta ovarica. I risultati ottenuti negli studi effettuati fino ad ora sono positivi e una speranza promettente per le pazienti con una prognosi difficile.
La riserva ovarica viene determinata alla nascita e ne diminuisce il numero e la qualità con il passare del tempo fino alla menopausa. Difatti, durante i 5-10 anni precedenti alla menopausa, la maggior parte degli ovuli non sono più in grado di produrre embrioni validi.
La qualità degli ovociti in un trattamento dipende principalmente dall’età al momento del prelievo, sebbene esistano alcune patologie che possono influire.
Purtroppo, non esiste nessun trattamento che ne migliori la qualità, nemmeno le nuove tecniche di ringiovanimento ovarico. Per questo motivo, crediamo che il termine più adeguato per queste procedure è “tecniche di attivazione ovarica”, con cui si incrementa il numero di ovuli, ma non la qualità.
Sebbene esistano diverse procedure, dopo gli studi scientifici e le prove disponibili, nel nostro centro applichiamo le tecniche che hanno dimostrato la massima sicurezza per la paziente e i migliori risultati clinici.
Una di queste è il Plasma Ricco di Piastrine (PRP) all’interno dell’ovaia che consiste nell’iniettare una piccola porzione di sangue della paziente arricchita con fattori di crescita.
L’altra è la Frammentazione della corteccia ovarica e autotrapianto (OFFA) che attiva l’ovaia mediante un “danneggiamento” meccanico della struttura e che ha permesso ad alcune donne con menopausa precoce di avere un figlio.
Dopo anni di ricerca, queste tecniche hanno dimostrato di essere sicure e ne conosciamo le controindicazioni. È una premessa necessaria per poter applicarle con sicurezza.
Sebbene siamo stati in grado di ottenere gravidanze e migliorare il numero di ovuli ottenuti, sono necessari ulteriori studi e approfondimenti che dimostrino che il trattamento sia realmente il responsabile di questi risultati. Con questo affermiamo che il beneficio della procedura non è garantito, non abbiamo dati esatti relativi alle percentuali di effettività e al tipo di pazienti che reagiranno meglio al trattamento.
Un altro aspetto da tener presente è che le prove degli studi futuri potrebbero cambiare i protocolli di applicazione o i criteri secondo i quali includere o escludere determinate pazienti.
Gli studi hanno analizzato queste tecniche su un gruppo variato di pazienti: pazienti con bassa risposta ovarica, con risposte discrete alla stimolazione, con menopausa precoce e con menopausa fisiologica oltre i 40 anni.
Ma per il momento, solo è stato possibile dimostrare un miglioramento in determinate pazienti con caratteristiche specifiche. Spetterà quindi ai medici valutare se il trattamento può esser efficace in ciascun caso specifico.
La bassa risposta ovarica consiste nel prelevare un numero di ovuli uguale o inferiore a 3 dopo un trattamento di stimolazione ovarica.
È possibile prevedere la bassa risposta ovarica quando i marcatori diminuiscono. Le ricerche pretendono incrementare la risposta ovarica, perché il numero di ovuli è il fattore più importante per un risultato positivo di una fecondazione in vitro, soprattutto se la qualità non è eccellente.
Gli studi affermano che in queste pazienti, la tecnica in grado di migliorare la risposta ovarica è la somministrazione di PRP (Plasma Ricco di Piastrine) e si sta applicando nei protocolli di stimolazione assieme ad altri trattamenti complementari.
Si tratta di una procedura semplice in cui si sottopone un campione di sangue della paziente ad una tecnica che permette di ottenere una porzione ricca di piastrine che verrà poi infiltrata nell’ovaia. Le piastrine rilasciano una grande quantità di fattori di crescita che agiscono sull’organo su cui vengono applicati. È una procedura simile al prelievo di estrazione degli ovuli.
In questo momento, le prove disponibili non consigliano questo trattamento su pazienti già in menopausa. Lo applicheremo quindi su pazienti che nonostante vi sia una risposta al trattamento, resta comunque bassa.
Non esiste un limite di età, ma il trattamento non migliora la prognosi delle pazienti in età avanzata perché non agisce sulla qualità dell’ovulo, per cui il medico potrebbe sconsigliarla, come potrebbe avvenire con il trattamento di fecondazione in Vitro.
Esistono alcune controindicazioni mediche all’uso di PRP che il medico deve valutare, sebbene non siano stati comunicati effetti secondari del trattamento secondo i dati disponibili. I rischi sono quelli della puntura ovarica, simili a quelli del prelievo degli ovuli. Sono poco frequenti e colpiscono 1 caso su 500. Potrebbe verificarsi una leggera perdita di sangue o dolore e raramente infezioni o forature di zone vicine all’ovaia.
Quando si esaurisce definitivamente la riserva ovarica, la probabilità di gravidanza con i propri ovuli è praticamente nulla e il trattamento consigliato è la ovodonazione. In alcune pazienti la perdita o esaurimento di ovuli avviene in età precoci e raggiungono la menopausa prima dei 40 anni, una situazione conosciuta con il nome di insufficienza ovarica o menopausa precoce.
Queste pazienti possono presentare eventuali cicli spontanei e gravidanze, ma non è possibile effettuare una previsione.
La frammentazione ovarica e autotrapianto (OFFA) è una tecnica con cui si sono verificate gravidanze spontanee e dopo fecondazione in vitro in questo tipo di pazienti.
Richiede una laparoscopia, una tecnica chirurgica con cui si inseriscono una videocamera e alcuni strumenti da piccole incisioni nell’addome. In questo modo è possibile osservare l’interno dell’addome ed estrarre una parte dell’ovaia che viene poi frammentata in piccoli cubetti e reinserita nel corpo. Questo “danneggiamento meccanico” dell’ovaia mediante la frammentazione potrebbe attivare un piccolo gruppo di ovuli inattivi che esistono nelle pazienti con menopausa precoce.
La maggior parte dei risultati positivi sono stati ottenuti su pazienti al di sotto dei 36 anni e la tecnica verrà applicata sempre su donne con età inferiore ai 40. Per il momento, questo trattamento non è consigliato a pazienti con bassa riserva ovarica in cui l’ovaio potrebbe ancora reagire alla stimolazione.
La laparoscopia è una tecnica che i ginecologi utilizzano con frequenza per numerosi problemi, ad esempio l’estirpazione di cisti ovariche. I rischi sono quelli di qualsiasi chirurgia di questo tipo, non presenta nessun pericolo o rischio specifico.
Come nel caso del PRP, vi sono alcune controindicazioni da valutare, come la presenza di patologie nelle ovaie, l’esistenza di una sola ovaia, l’insufficienza ovarica per motivi genetici o dopo un trattamento di chemioterapia.
Nessun trattamento è in grado di frenare la perdita di ovuli che avviene progressivamente, né di migliorare la qualità degli ovociti, per cui in questo caso l’unica soluzione possibile è la donazione.
L’applicazione di eventuali nuove tecniche in questo gruppo di pazienti dovrebbero essere solo oggetto di studio o dimostrarne i risultati scientifici prima dell’uso.
Negli ultimi anni, l’Unità di Bassa Riserva Ovarica ha sperimentato importanti progressi per migliorare la prognosi in pazienti con bassa risposta ovarica.
La farmacogenetica ci ha permesso di creare un trattamento specifico per ogni paziente applicando diverse strategie di stimolazione, come l’accumulo di ovuli in doppia stimolazione o le stimolazioni di diverse fasi del ciclo. Queste nuove tecniche di attivazione ovarica sono un tentativo di recuperare il maggior numero possibile di ovuli o persino di ottenere una risposta ovarica in pazienti che non l’avevano precedentemente. L’obiettivo è sempre comunque quello di cercare una gravidanza con gli ovuli della paziente se i trattamenti disponibili lo permettono. In alcuni casi, l’unica opzione sensata per ottenere una gravidanza è mediante ovodonazione.
La cosa più importante è farsi consigliare dagli esperti che vi spiegheranno i vantaggi di tutte queste tecniche nuove e quale è più adatta ad ogni singolo caso per evitare trattamenti con risultarti incerti o ingannevoli.
Stando alle prove disponibili, il medico potrà sconsigliare un tipo di tecnica o raccomandare la sospensione del trattamento di riproduzione assistita.
In generale, trattasi di termini diversi ma la sostanza è la stessa. Il plasma ricco di piastrine è una porzione del sangue del paziente che ha una concentrazione piastrinica maggiore della concentrazione basale.
Le piastrine rilasciano fattori di crescita, quindi un aumento del numero di piastrine nel campione utilizzato aumenterebbe la concentrazione di fattori di crescita rilasciati in quel plasma. Questi fattori di crescita sono responsabili dell’effetto benefico sull’attivazione ovarica.
Tuttavia, sono disponibili diverse tecniche e sistemi per ottenere il campione in laboratorio e il metodo utilizzato può influenzare il numero finale di piastrine contenute nel campione e quindi la concentrazione dei fattori di crescita rilasciati. Si è ritenuto che la concentrazione di 1.000.000 di piastrine per µl sia il valore ideale per garantire un apporto ottimale di fattori di crescita. Alcuni kit in commercio garantiscono una concentrazione di fattori di crescita noti in anticipo, anche se è il laboratorio del Centro che deve convalidare che i suoi campioni contengano la concentrazione appropriata di piastrine da utilizzare negli studi disponibili per il PRP intraovarico.
Le tecniche di ringiovanimento ovarico non si possono eseguire nella nostra sede italiana di Venezia, soltanto nelle nostre cliniche spagnole.
I+D+I: Evidencias sobre PRP intraovárico
Nel 2023, il nostro lavoro sull’effetto del PRP intraovarico in pazienti con bassa risposta ovarica è stato selezionato per una presentazione orale al congresso della European Society of Human Reproduction and Embryology (ESHRE). In questo studio abbiamo osservato un miglioramento nella risposta alla stimolazione ovarica dopo l’uso del PRP, in particolare nelle donne di età inferiore ai 40 anni. Tuttavia, non sono emersi cambiamenti nella qualità degli ovociti. I nostri risultati sono in linea con le attuali evidenze scientifiche sull’uso del PRP intraovarico e rafforzano la sua possibile utilità in determinati profili di pazienti.
- Effect of intraovarian injection of platelet rich plasma (PRP) on ovarian response in poor responder women. A. Fuentes, J.C. Castillo, B. Moliner, C. García-Ajofrín, M. Martínez, J. Suñol, C. Gavilán, L. Luque, M. Buccheri, J.A. Ortiz, A.M. Fabregat, A. Bernabeu, R. Bernabeu.
Una strategia che ha migliorato in modo significativo la prognosi di queste pazienti è l’accumulo di embrioni provenienti da diversi cicli di stimolazione. Con questo approccio si cerca di disporre di un numero di embrioni simile a quello di una paziente normo-responder, aumentando così le possibilità di successo. In alcuni casi si opta anche per l’accumulo di ovociti, soprattutto nelle donne giovani o in quelle che desiderano preservare la propria fertilità.
L’accumulo di embrioni presenta vantaggi rilevanti: consente di ridurre la durata complessiva del trattamento, un aspetto fondamentale nelle pazienti con bassa riserva ovarica o età avanzata, e contribuisce a diminuire il carico psicologico durante il percorso. Inoltre, nei casi in cui sia necessario eseguire una diagnosi genetica preimpianto, questa strategia risulta particolarmente utile, poiché offre un numero maggiore di embrioni da analizzare in meno tempo e permette di studiarli tutti insieme, contribuendo anche a ottimizzare i costi.
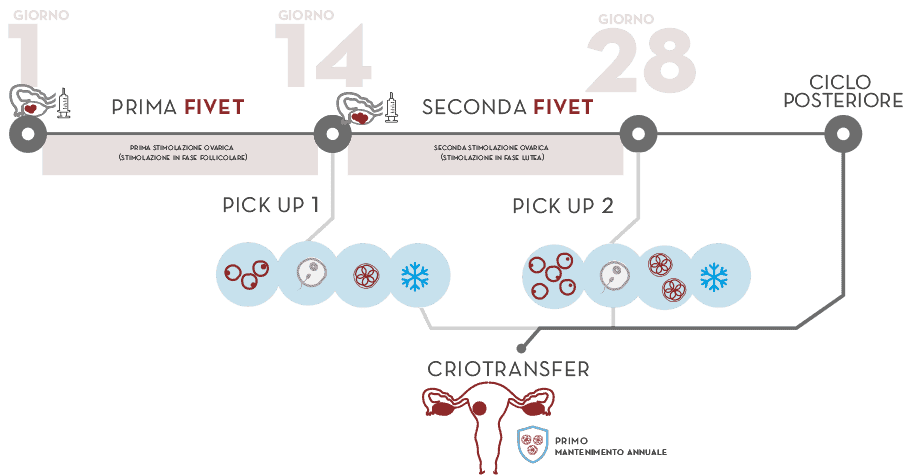
Doppia FIVET
Doppia FIVET per bassa riserva ovarica
Due fecondazioni in vitro in un solo ciclo: più embrioni, più possibilità
La doppia FIVET consiste nell’effettuare una doppia fecondazione in vitro (FIVET) in un solo ciclo, per poter ottenere un primo prelievo di ovociti nella prima metà del ciclo prima dell’ovulazione e un secondo prelievo successivo, cirioconservando gli embrioni ottenuti. In seguito, si inizia una seconda stimolazione in fase lutea (dopo l’ovulazione) con un secondo prelievo e fecondazione in vitro e vitrificazione degli embrioni ottenuti che si sommeranno a quelli precedenti. In questo modo, otterremo un maggior numero di embrioni che con una FIV convenzionale.
Il trasferimento dell’embrione avverrà in un ciclo posteriore che non richiede stimolazione ovarica che potrebbe alterare la ricettività endometriale.
Doppia FIVET per bassa riserva ovarica
*La tecnica della doppia FIVET viene eseguita solo nelle nostre sedi spagnole. La doppia fecondazione assistita non è consentita dalla legge italiana, e quindi non viene effettuata nella nostra sede di Venezia
Triple FIVET
In determinate pazienti con bassa riserva ovarica diagnosticata, potrebbe essere conveniente effettuare una terza stimolazione e fecondazione in vitro per aumentare le possibilità di ottenere embrioni idonei.
Ricerca + Sviluppo + Innovazione: Prove scientifiche della doppia stimolazione consecutiva
I risultati delle ricerche iniziate nel 2019 presso l’Instituto Bernabeu per il trattamento di pazienti con bassa riserva ovarica, confermano l’utilità dei protocolli di stimolazione ovarica consecutiva. Si ottiene un miglioramento dei risultati globali. E così lo dimostrano diversi lavori di ricerca, come quello presentato nel Congresso ESHRE 2021 (European Society Human Reproduction & Embriology).
- Follicle-stimulating hormone receptor genotype and its influence on the results of double ovarian stimulation in IVF cycles
- E in occasione del ESHRE 2019. The luteal phase of double ovarian stimulation treatment (DuoStim) provides higher oocyte and blastocyst yield in unselected infertile patients: a retrospective, same-patient, cohort study
Uno studio presentato nel 2023 al Congresso Annuale della Società Americana di Medicina Riproduttiva (ASRM) e pubblicato nel 2024 valuta l’uso della somministrazione settimanale dell’ormone follicolo-stimolante (FSH) in una stimolazione continua. Questo protocollo consente di ottenere ovociti in più prelievi ovocitari, riducendo al tempo stesso la quantità di iniettabili necessari:
- Castillo JC, Fuentes A, Ortiz JA, Abellán E, Bernabeu A, Bernabeu R. Continuous ovarian stimulation: a proof-of-concept study exploring the uninterrupted use of corifollitropin α in DuoStim cycles for enhanced efficiency and patient convenience (Alicante protocol). F S Rep. 2024 Mar 28;5(2):176-182. doi: 10.1016/j.xfre.2024.03.005. PMID: 38983736; PMCID: PMC11228776.
Vantaggi
- Emotivo. Questa tecnica permette di incrementare le possibilità di avere un figlio con ovociti propri evitando la donazione di ovuli. Riduce il tempo d’attesa e la durata del trattamento perché si concentra in un solo ciclo.
- Economico. Lo scopo principale dell’Instituto Bernabeu è la gravidanza delle proprie pazienti. In caso di diagnosi di bassa riserva ovarica, solitamente si richiedono trattamenti più complessi e quindi più costosi. Per ridurre questa spesa, abbiamo creato la doppia FIV consecutiva per ridurre il costo che comporta la realizzazione di varie fecondazioni in vitro standard.
- Effettivo. L’efficienza dell’embrione congelato supera notevolmente quella dell’ovocito. Quindi aumentano le possibilità di annidamento embrionale e il tasso di gravidanza evolutiva.
- Trasferimento più naturale. Il trasferimento dell’embrione in differita utilizza protocolli che possono migliorare la risposta ovarica senza preoccuparci se la stimolazione potrebbe alterare la ricettività uterina. Il trasferimento viene effettuato in un ciclo successivo naturale o in cui l’utero viene preparato in modo specifico per ottimizzarne la ricettività uterina, aumentando le probabilità di gravidanza.
La doppia Fivet genera embrioni supplementari, pertanto non è consentita dalla legislazione italiana e per questo motivo non si potrebbe eseguire nella nostra sede di Venezia. Sarebbe a disposizione nelle nostre cliniche spagnole.

RICERCA IN MATERIA DI BASSA RISERVA OVARICA
Progressi nella ricerca in merito alla Scarsa Riserva
L’Istituto Bernabeu, attraverso l’Unità di Scarsa Risposta Ovarica, è pioniere in questo campo di ricerca. Prodotto di tale impegno nella ricerca, la nostra istituzione è stata premiata nel 2012 dalla Società Americana di Medicina Riproduttiva (ASRM) grazie ad uno studio sul polimorfismo genetico in donne con Scarsa Risposta. Successivamente siamo stati i primi al mondo a sviluppare il concetto di farmacogenetica applicata alla stimolazione ovarica con l’introduzione di un nuovo test chiamato IBgen FIV.
Ad oggi, le linee di ricerca di concentrano su tre aspetti fondamentali:
- Lo studio dei fattori genetici che condizionano l’invecchiamento ovarico e lo sviluppo di modelli di previsione che aiutino le donne a pianificare la loro vita riproduttiva.
- Progressi in farmacogenetica che permettano di personalizzare i protocolli di stimolazione in funzione del profilo genetico della paziente, migliorando la risposta agli ormoni.
- Esplorare nuove forme di stimolazione mediante studi clinici nelle pazienti con bassa risposta, ad esempio ulteriori studi sulla fase luteale.
- Somministrare il plasma ricco di piastrine (PRP) della propria paziente all’ovaio, per favorire l’attivazione dei “follicoli addormentati” e aumentare l’ottenimento di ovuli.
- Eseguire nuove tecniche di attivazione ovarica per pazienti in menopausa precoce, come la frammentazione della corteccia ovarica e il trapianto autologo (OFFA).

Il nostro altro livello di specializzazione in pazienti con scarsa risposta ovarica, ci permette di concentrare tutti gli specialisti che seguiranno il Suo caso in un’unica visita medica, della durata di un giorno, in cui saranno effettuate tutte le prove diagnostiche necessarie per l’analisi e la stesura del programma personalizzato del Suo trattamento.
Profilo materno:
- Profilo genetico del rischio di bassa risposta ovarica. IBgen FIV.
- Ormone anti-mulleriano.
- Cariotipo.
- X fragile.
- Ecografia ad alta risoluzione
- Analisi personalizzata della sua storia clinica.
- Consulto di valutazione con uno specialista in scarsa risposta ovarica.
- Consulto successivo con uno specialista per la valutazione e stesura del programma di trattamento (possibilità di effettuare il tutto in videoconferenza).)
