Fécondation in Vitro (FIV)
La Fécondation In Vitro (FIV) - le principal traitement pour la stérilité-, nous permet d’obtenir des chiffres supérieurs de grossesse que la conception naturelle.
Fécondation in Vitro (FIV)
La fécondation in vitro (FIV) est une technique qui permet la fécondation des ovules par les spermatozoïdes en dehors du corps de la femme. Des embryons crées en le laboratoire sont postérieurement placés dans l’utérus maternel pour favoriser leur implantation et établir une gestation. Ce processus implique de nombreuses étapes qui doivent être bien coordonnées; concevoir un traitement à la mesure des besoins réels des patientes, la qualité de l’équipe humaine et la technologie de la clinique sont des éléments essentiels pour réussir.
Techniques de fécondation in vitro

FIV avec ses propres gamètes
Techniques de fécondation in vitro

1 jour

Étude et préparation du couple
Chaque patiente est unique, c’est pour cela qu’à l’Instituto Bernabeu chaque traitement est individualisé. L’intention est déterminer l’origine de la stérilité dans le couple et concevoir le traitement le plus approprié. Chez l’homme, nous analysons le sperme, les niveaux hormonaux et, s’il est nécessaire, nous faisons une évaluation urologique.
Chez la femme, nous explorons le col utérin, l’endomètre, les altérations des trompes de Fallope et le patron des cycles menstruels. Ces contrôles sont complémentés avec une évaluation détaillée du dossier médical et sexuelle du couple.
Le but final est de déterminer que la FIV est le procédé de choix pour traiter le problème de la stérilité et que le couple se trouve physiquement et psychologiquement prêt pour le commencer. Dans le cas contraire, nous orientons les patients vers d’autres traitements plus appropriés.

~ 8/12 jours
Stimulation ovarienne
Pour maximiser les possibilités de grossesses, nous avons besoin d’obtenir plus d’un ovocyte (« ovule »), lequel mûrit habituellement chez l’ovaire d’une femme.
Pour stimuler la production de plusieurs ovocytes et garantir leur bonne qualité, nous administrons un mélange de médicaments dont la réaction est contrôlée par le biais d’échographies vaginales et d’analyses de sang occasionnelles: l’induction à l’ovulation.
Le procédé total a une durée d’entre 8 et 12 jours approximativement et selon les cas. Cette stimulation est essentielle pour remporter un succès futur. Obtenir le plus grand nombre d’ovocytes est important, mais aussi la qualité des mêmes. Ce pour cela que nous suivons leur évolution périodiquement par des contrôles échographiques où nous concevrons la dose hormonale la plus appropriée pour optimiser sa qualité.

1 jour
Récolte des ovules
Quand les ovocytes sont mûrs et ils ont obtenu le moment optimal, nous les récoltons par une échographie vaginal, avec de la anesthésie locale et de la sédation douce ; c’est à dire, d’une façon totalement indolore. Le procédé a une durée de 15 minutes seulement et il ne requiert pas d’intervention chirurgicale, d’hospitalisation, des points de suture ou d’anesthésie générale.
Aptitude du sperme
Parallèlement, l’homme fournit un échantillon de sperme qui est analysé en laboratoire pour optimiser sa capacité fécondante.

Fertilisation en laboratoire
Au laboratoire d’embryologie humaine nous procédons à faciliter la fécondation avec l’union de l’ovocyte au sperme du partenaire, en utilisant soit une FIV classique -plus naturelle- soit la technique ICSI qui consiste en la sélection d’un spermatozoïde apte qu’à travers d’une aiguille fine s’introduit dans l’ovocyte, en facilitant la fécondation dans les cas de pathologie masculine.
Le résultat de la fécondation (premier jour de vie embryonnaire) pourra être observé approximativement 18 heures après. Alors, nous saurons combien des ovocytes ont été fécondés normalement, ce qui est égal au nombre d’embryons.
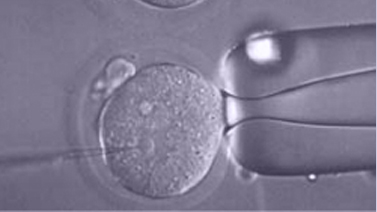
ICSI (Injection intracytoplasmatique de spermatozoïdes)
Nous réalisons un ICSI aux ovocytes quand le biologiste de la reproduction le considère nécessaire ou il a été réglé préalablement.
L’injection intracytoplasmatique de spermatozoïdes (ICSI) est un procédé qui consiste en l’introduction d’un spermatozoïde sélectionné à l’intérieur d’un ovule mûr pour obtenir son fécondation.
Le ICSI a représenté une véritable révolution des techniques de reproduction assistée puisqu’il résout la plupart des problèmes de stérilité masculine. La fécondation emploie cette technique quand le sperme présente un numéro mauvais, une morphologie altérée, une motilité réduite ou quand le sperme est incapable de féconder par une FIV conventionnelle. Il peut s’employer aussi chez les patients avec un blocage des conduits qui transportent les spermatozoïdes, dans ce cas, nous réalisons une ponction testiculaire et nous employons des spermatozoïdes extraits directement des testicules.
Le procédé est réalisé avec un microscope et il emploie divers équipes de micromanipulation qui nous permettent de stabiliser doucement l’ovule et postérieurement introduire et déposer le spermatozoïde à son intérieur. La sélection du spermatozoïde se base fondamentalement sur les caractéristiques morphologiques, bien que nous puissions employer des méthodes complémentaires dans certains cas (MACS, IMSI, PICSI). Plus d’informations

3/5 jours

Culture embryonnaire
Après leur fécondation, ils démarrent leur développement dans des couveuses avec un milieu de culture qui leur apporte tout ce qui est nécessaire pour leur développement. Les embryons sont évalués au cours de leur développement.
Leur croissance est évaluée de manière périodique car chez les êtres humains, tous les embryons n’atteignent pas le stade de blastocyte. Il faut tenir compte que tous les ovocytes fécondés n’évolueront pas en embryons viables. Il y aura des embryons de bonne et de mauvaise qualité et d’autres qui se bloqueront.

1 jour
Transfert d’embryons
Une fois le stade de blastocyte atteint, on réalise le transfert embryonnaire, un point essentiel du traitement. Cela consiste à déposer l’embryon dans l’utérus maternel, et c’est effectué sous contrôle échographique abdominal.
Nous déposerons le milieu de culture qui contient l’embryon à l’intérieur de l’utérus. C’est un processus indolore et rapide.
Il est réalisé dans des conditions qui tiennent compte de la délicatesse de l’embryon.
Les embryons qui n’ont pas été transférés et que nous souhaitons garder, après leur vitrification, sont conservés. Après leur identification, ils sont placés exclusivement dans les réservoirs cryogéniques de nos laboratoires. Pour une sécurité totale, cet emplacement n’est pas partagé avec d’autres échantillons, ni avec d’autres patients, afin de les protéger d’une éventuelle contamination croisée ou d’altérations.

10/12 jours
après

Analyse de vérification de grossesse
13 ou 14 jours après avoir initié le traitement de progestérone, nous programmerons la prise de sang de confirmation de grossesse : c’est la détermination dans le sang des niveaux d’une hormone dénommée beta-hCG produite par l’embryon et qui passe chez la mère.
Si l’on ne parvient pas à la grossesse, l’équipe médicale qui est intervenue dans le traitement évalue les causes et décide des étapes à suivre. Nous programmerons alors un rendez-vous avec la patiente pour lui communiquer l’évaluation médicale.

15 jours après
Échographie de contrôle de gestation
Après un test de grossesse positif, on réalisera une échographie, dans les deux semaines environ. La réaliser avant pourrait créer confusion et incertitude car dans la majorité des cas, le résultat n’est pas concluant.
La FIV est un procédé extrêmement versatile. Les ovules employés peuvent provenir de la même patiente ou d’une donneuse d’ovules. De la même manière, le sperme peut provenir du partenaire ou d’un donateur de sperme. La technique a fait possible la gestation chez des femmes sans partenaire ou avec un partenaire du même sexe (ROPA). En plus, la FIV permet de réaliser le diagnostic génétique préimplantatoire et, de cette façon, elle peut réduire drastiquement le risque d’avoir des enfants avec des maladies génétiques.
Indications pour la fécondation in vitro
- Echec lors d’inséminations préalables
- Infertilité liée à l’âge
- Fausses couches à répétition
- Insuffisances ovariennes
- Syndrome des ovaires polykystiques
- Endométriose
- Hommes dont leur spermogramme montre une faible concentration, mobilité ou pourcentage altéré par rapport aux formes anormales des spermatozoïdes
- Obstruction ou ligature des trompes de Fallope
- Mères célibataires par choix
- Maternité lesbienne, bisexuelle ou transgenre
- Antécédents de maladies génétiques
- Hommes vasectomisés
- Stérilité d’origine inconnue
Avantages de la FIV
La Fécondation in Vitro est le traitement le plus habituel en médecine reproductive. Elle permet la fertilisation des ovules par les spermatozoïdes en dehors du corps de la femme. Les embryons se transfèrent postérieurement pour favoriser l’implantation.
- La FIV est une procédure versatile. Les ovules employés peuvent provenir de la patiente ou d’une donneuse. Le sperme peut provenir du conjoint ou d’un donneur.
- La technique a permis la gestation de femmes n’ayant pas de conjoint ou de femmes dont le conjoint est du même sexe (ROPA).
- Elle permet de réaliser le diagnostic génétique préimplantatoire et de cette manière de réduire le risque d’avoir des enfants ayant des maladies génétiques.
- Les taux de succès sont élevés. (consulter des statistiques à Instituto Bernabeu)
LA TECHNOLOGIE ET LES UNITÉS DE TRAITEMENT SPÉCIFIQUES
Nos propres équipements dotés des technologies les plus avancées et des professionnels spécialisés pour chaque besoin technique :
Effets indésirables et inconvénients de la FIV
En règle générale, la femme peut reprendre son activité le jour suivant l’extraction des ovules ou le transfert. Parmi les effets secondaires peu fréquents qui se produisent, il peut y avoir un léger gonflement, une sensibilité accrue dans les seins, des coliques ou une constipation.
Parmi les inconvénients, il convient de signaler que le taux de complications est faible. Entre autres, le syndrome d’hyperstimulation ovarienne ou le risque de grossesse multiple. Plus de renseignements sur les éventuelles complications FIV.
Prérequis de la FIV

Une étude du couple est faite dans laquelle on évalue la qualité du sperme de l’homme. Et en même temps, la femme doit produire des ovules et ne pas présenter d’altérations utérines.
A l’Instituto Bernabeu, l’étude de fertilité est réalisée de façon personnalisée dans le but d’individualiser le traitement et optimiser ainsi son résultat. A travers des liens suivants vous pourrez savoir en quoi consiste notre:
- Etude de fertilité qui commence dès la
- Première consultation de fertilité
Taux de succès FIV à Instituto Bernabeu
Les statistiques indiquent des données globales qui ne peuvent pas être extrapolées à un cas concret, et il faut donc toujours penser au besoin d’individualiser le pronostic. Les données recueillent les statistiques sans réalisation de PGS (CCS) ni vitrification sélective.
Ci-après, nous indiquons le taux de grossesse accumulé (les grossesses obtenues après une ponction/récupération des ovocytes. Cela inclut le transfert des embryons frais et un éventuel transfert d’embryons cryoconservés lorsque le premier transfert n’est pas concluant).
STATISTIQUES TAUX DE RÉUSSITE DANS LE FÉCONDATION IN VITRO (FIV) D’INSTITUTO BERNABEU 2023
Âge du patient | Taux de réussite |
|
Test de grossesse positif <35 ans | 51,5% |
|
Test de grossesse positif cumulé <35 ans (1 transfert frais plus 2 cryotransferts, sans réalisation de dgp ni de vitrification sélective) | 89,3% |
|
| Test de grossesse positif 35-39 ans | 48% |
|
| Test de grossesse positif cumulé 35-39 ans (1 transfert frais plus 2 cryotransferts) | 88,7% |
|
Test de grossesse positif ≥40 ans | 33,3% |
|
Test de grossesse positif cumulé ≥40 ans (1 transfert frais plus 2 cryotransferts) | 64,7% |
|
Qualité de l’embryon | Taux de réussite |
|
| % Global d’embryons qui atteignent le stade blastocyste | 66,3% |
|
| Transferts réalisés au stade blastocyste (jour 5) | 86,3% |
|
% Global de cycles dans lesquels des embryons sont congelés (sont inclus tous les groupes d’âge des traitements sans dgp ni vitrification sélective) | 67,8% |
|
Transfert différé d’embryons congelés dans un cycle ultérieur
Habituellement, le transfert des embryons résultant du processus de fécondation in vitro a été effectué dans le même cycle de stimulation après le développement de l’embryon. Cependant, il a été prouvé que, dans de nombreuses occasions, ce n’est pas ce qui convient le mieux à la nidation gestationnelle : le développement de plusieurs follicules dans les ovaires sous l’effet de divers stimuli, ainsi que la prise de médicaments hormonaux, peuvent déstructurer l’endomètre et perturber sa capacité d’implantation.
Par conséquent, chez certaines patientes, il peut être indiqué de congeler les embryons et de reporter leur transfert à un cycle ultérieur (cryotransfert), une fois l’endomètre rétabli. Cette stratégie est de plus en plus utilisée, et pas seulement chez les patients présentant un échec d’implantation – ce qui est une indication primaire -.

TRANSFERT D’EMBRYON SURGELÉ EN CYCLE NATUREL :
Le transfert peut être effectué en cycle naturel en faisant coïncider le cryotransfert avec l’ovulation – à condition que la patiente ait des cycles menstruels réguliers, car son ovaire pourra préparer son endomètre de façon naturelle tout comme son utérus est préparé chaque mois pour une implantation théorique de l’embryon.
TRANSFERT D’EMBRYONS SURGELÉS EN CYCLE SUBSTITUÉ :
Le cycle substitué ou « artificiel » consiste à réaliser le cryotransfert une fois que la réceptivité de l’endomètre a été optimisée par l’administration d’œstrogènes et de progestérone. Il est indiqué chez les patientes anovulatoires, avec des cycles irréguliers ou sans fonction ovarienne. Bien qu’elle puisse également être appropriée chez certains patients normoovulatoires. En savoir plus.
SOFT-FIV
La FIV douce présente une alternative à la stimulation ovarienne conventionnelle. Le but est limiter le nombre d’ovules à obtenir et, de cette manière, réduire la charge du traitement chez la patiente et sans compromettre les options accumulées de gestation. Le SOFT-FIV précise beaucoup moins de médication et -contrairement à la stimulation classique-, presque toute elle n’est pas injectable. La différence avec la FIV se trouve fondamentalement dans la phase de la stimulation ovarienne, puisque les procédés suivants sont similaires.
Entre les avantages soft FIV on trouve:
- Moindre de dosses de médication.
- Moins de visites à la clinique.
- Génère moins de gênes et d’effets secondaires liés à la stimulation de l’ovaire, parce qu’il est beaucoup plus douce.
Le SOFT-FIV naît de l’inquiétude pour offrir des protocoles plus simples et sûrs. La décision se basera en dernier ressort par rapport à l’indication de la technique pour le spécialiste et l’acceptation de la patiente après connaître leurs bontés et désavantages.
Les indications du soft FIV sont:
- Femmes âgées de moins de 35 ans, avec une bonne réserve ovarienne et un bon pronostic.
- Précédents de réponses ovariennes exagérées qu’il faut éviter.
- Patientes avec risque d’hyperstimulation ovarienne.