Die ektopische Schwangerschaft
Índice
- 1 Was ist eine ektopische Schwangerschaft?
- 2 Arten von ektopischen Schwangerschaften
- 3 Symptome der ektopischen Schwangerschaften
- 4 Ursachen und Risikofaktoren einer ektopischen Schwangerschaft
- 5 Diagnose der ektopischen Schwangerschaft
- 6 Behandlung der ektopischen Schwangerschaft
- 7 Fruchtbarkeit nach einer ektopische Schwangerschaft
- 8 In-vitro-Fertilisation und ektopische Schwangerschaft
Was ist eine ektopische Schwangerschaft?
Ektopische Schwangerschaft nennt sich jede Schwangerschaft, die außerhalb der Endometriumhöhle implantiert. Dies ist ein Umstand, der in 1-2% aller Schwangerschaften eintritt. Trotz aller Fortschritte bei deren Behandlung und frühzeitigen Diagnose kann ihr Auftreten und die damit verbundenen Komplikationen die Gesundheit der Frau und deren reproduktive Zukunft beeinträchtigen.
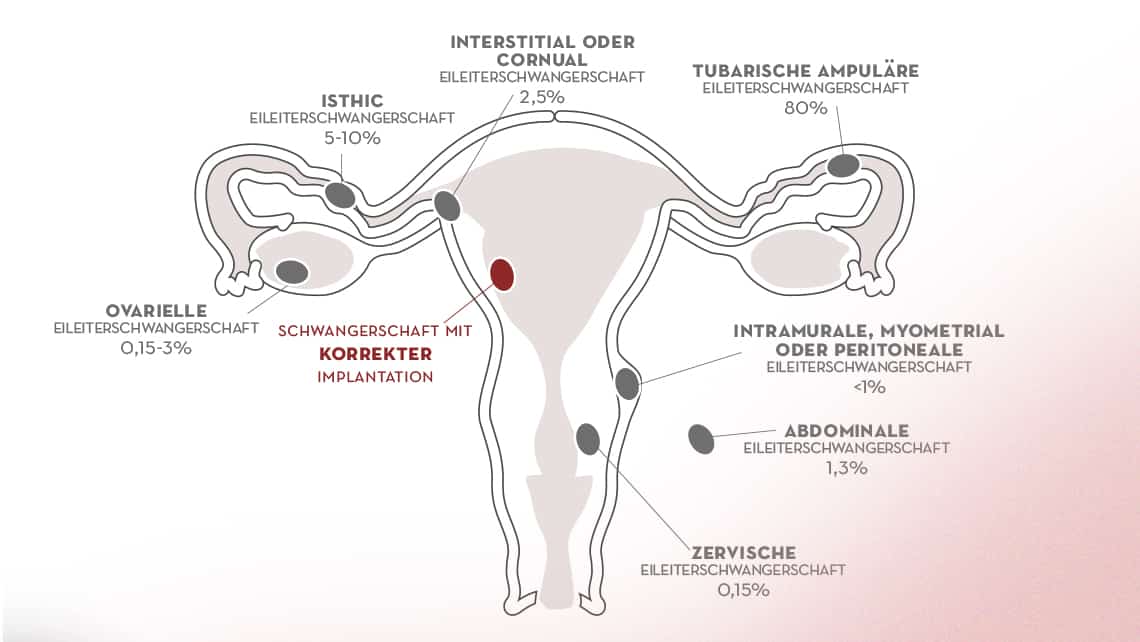
Arten von ektopischen Schwangerschaften
Unter normalen Umständen erfolgt die Befruchtung und die embryonale Entwicklung bis zur Implantation des Embryos über den Eileiter. Bei anormalem Verlauf kann sich dies bis zur Peritonealhöhle oder bis zur Endometriumhöhle entwickeln.
- Tubarische ektopische Schwangerschaft (Eileiterschwangerschaft): Bisweilen kommt diese embryonale Bewegung einfach an der gleichen Stelle zum Erliegen, wo die Befruchtung erfolgte, was zu einer Schwangerschaft im Eileiter (Eileiterschwangerschaft) führt. Die ektopische Schwangerschaft im Eileiter ist daher die häufigste dieser Schwangerschaften und betrifft 90% der Fälle.
- Falls die Migration des Embryos allerdings anormal in Richtung Endometriumhöhle erfolgt, kann er in dem Bereich der Verbindung zwischen Gebärmutter und Eileiters implantieren: Interstitielle ektopische Schwangerschaft.
- Im Myometrium, d.h. dem Bereich rund um die Höhle: myometriale ektopische Schwangerschaft.
- An einer Narbe durch Kaiserschnitt oder an der Gebärmutter durch andere Umstände.
- Der Embryo kann auch im Gebärmutterhalskanal implantieren: zervikale ektopische Schwangerschaft.
- Und wenn der Embryo in Richtung des Inneren der Peritonealhöhle austritt, kann er sich auch im Eierstock einnisten, was zu einer ovariellen ektopischen Schwangerschaft führt, wobei diese Lage die zweithäufigste ist, mit ungefähr 3% der Fälle.
- Außerdem wurde auch von einer Implantation über die gesamte Bauchhöhle berichtet, sowohl an der Bauchwand als auch z.B. an Leber oder Milz: ektopisch abdominal.
- Schließlich gibt es die allerdings sehr selten vorkommende und eher anekdotische heterotopische Schwangerschaft. Diese Art von Schwangerschaft tritt ein, wenn eine normale Embryonenimplantation innerhalb der Endometriumhöhle und eine weitere ektopische Implantation vorliegen. Auch wenn diese Art von Schwangerschaft häufiger nach einer Reproduktionsbehandlung ist, wurde auch von Fällen nach einer spontanen Schwangerschaft berichtet.
Symptome der ektopischen Schwangerschaften
Die ektopische Schwangerschaft kann asymptomatisch verlaufen, verursacht jedoch in der Regel vaginale Blutungen während der ersten Schwangerschaftswochen. Dies kann von einer starken bis zu einer sehr leichten Blutung reichen. Auch die damit verbundenen Bauchschmerzen sind nicht sehr relevant und unterscheiden sich normalerweise nicht von den Schmerzen, die im ersten Quartal einer normalen Schwangerschaft auftreten.
Somit kann die ektopische Schwangerschaft vollkommen unbemerkt verlaufen oder mit sehr leichten Symptomen, so dass man sie oft mit einer evolutiven Schwangerschaft verwechseln, bis die Komplikation eintritt. Das Problem entsteht, wenn die Zellen des Embryos in die Gewebe eindringen, wo sie implantiert haben, und Blutgefäße erreichen, die sehr wichtig sein können.
Falls eine Eileiterschwangerschaft vorliegt und die Schwangerschaft sich entwickelt, endet sie analog dazu schließlich mit einer tubarischen Fehlgeburt, die je nach dem Kaliber des Blutgefäßes und der Stelle, an dem die Invasion stattfand, Bauchschmerzen fast ohne Hämaperitoneum (Blut in der Peritonealhöhle) oder eine sehr ernste Situation hervorrufen kann, in der ein Blutgefäß nicht aufhört zu bluten, was das Leben der Frau gefährden kann, wenn sie nicht sofort handelt.
In einigen Fällen sind die Bauchschmerzen nicht das wichtigste, sondern es kann ein Schmerz in der rechten Schulter aufgrund der Reaktion durch die vom Abbruch der Schwangerschaft gereizten Nerven auftreten.
Ursachen und Risikofaktoren einer ektopischen Schwangerschaft
Der typische Risikofaktor für eine ektopische Schwangerschaft ist, bereits zuvor eine ektopische Schwangerschaft erlitten zu haben. Obwohl die Statistiken noch nicht eindeutig sind, liegt dieses Risiko laut einer neuen Studie bei 10%.
Allerdings liegt der Schlüssel darin, zu wissen, welche Risikofaktoren für eine erste ektopische Schwangerschaft vorliegen. Daher können wir sie in mütterliche, anatomische und embryonale Risikofaktoren einteilen.
Mütterliche Risikofaktoren
Es scheint erwiesen, dass Tabakkonsum, eine Vorgeschichte der Unfruchtbarkeit, fortgeschrittenes Alter oder die Einnahme eines bestimmten Typs von Antidepressiva (Benzodiazepine) vor der Schwangerschaft das Risiko einer ektopischen Schwangerschaft erhöht.
Anatomische Risikofaktoren
Weitere Faktoren, die in diesem Sinne einen Einfluss haben, sind: eine Vorgeschichte der Infektion in den Eileitern bzw. einer Unterleibsentzündung, der Endometriose, der Verwendung eines Intrauterinpessars als Verhütungsmethode oder der Abbindung der Eileiter.
Bei Reproduktionsbehandlungen wird jedoch sehr auf die Synchronisierung des Endometriums mit der Entwicklung des zu transferierenden Embryos geachtet, wobei dies einer der Faktoren ist, die möglicherweise zum Erscheinen einer anormalen Implantation beitragen. Daher könnte eine gute Vorbereitung des Endometriums, mit einer passenden Dicke des Endometriums, diesen Umstand verhindern. In diesem Sinne wird das Einfrieren des Embryos als eine zu befolgende Strategie angesehen.
Embryonale Risikofaktoren
Eher umstritten ist dagegen die Klassifizierung der embryonalen Faktoren. Immerhin wurde eine Beziehung zu einer schlechten Qualität der Embryonen, einer niedrigen ovariellen Reserve und sogar, wenn auch nicht zwingend, zu embryonalen Aneuploidien beobachtet.
Diagnose der ektopischen Schwangerschaft
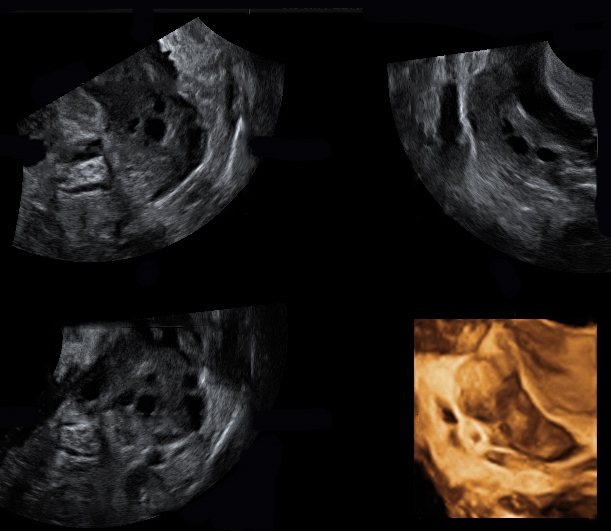
Die frühzeitige Entdeckung einer ektopischen Schwangerschaft ist wesentlich für die Reduktion der Erkrankungsrate und der eventuellen Mortalität. Sie beruht auf einer Kombination zwischen
- Messungen des Spiegels des humanen Choriongonadotropins (hCG-Spiegels) und
- transvaginalen Ultraschalluntersuchungen.
Unter normalen Umständen müsste man bei einem hCG-Spiegel von über 1000-1500 einen Chorionsack sehen. Außerdem müsste sich dieser hCG-Spiegel alle 48 Stunden verdoppeln. Obwohl diese Aussage zutrifft, sollte man eine ektopische Schwangerschaft nicht ohne mindestens 3 hCG-Messungen durch Ultraschall diagnostizieren. An dieser Stelle sprechen wir von einer Schwangerschaft mit unbekannter Lokalisation oder PUL (pregnancy unknown location). PUL wird als eine Schwangerschaft definiert, die durch die Anwesenheit von hCG in Blut bestätigt wurde, ohne dass der Chorionsack auf dem Ultraschallbild zu lokalisiert wird. Daher ist jede PUL verdächtig für eine ektopische Schwangerschaft, und dies ist das erste, was man ausschließen muss. Obwohl die größte Angst vor einer PUL die Diagnose dieses Ereignisses darstellt, wurde festgestellt, dass eine ektopische Schwangerschaft bei 20% aller PUL eintritt.
Daher gibt es drei mögliche Szenarien in der Diagnose der ektopischen Schwangerschaft.
Schwangerschaft mit unbekannter Lokalisation oder PUL.
Diese Situation erfordert eine Überwachung des hCG-Spiegels alle 48 Stunden. Es kann der Verdacht einer ektopischen Schwangerschaft bestehen, wenn dieser Spiegel sich nicht verdoppelt, wie er sollte, aber weiterhin wächst. Ebenso kann auf dem Ultraschallbild eine ektopische Nidation vermutet werden, wenn das Endometrium dünn ist, oder wenn freie Flüssigkeit in der Nähe vorhanden ist. Dennoch erfolgt die endgültige Diagnose nach der Evolution der Schwangerschaft, nach drei hCG-Messungen zusammen mit der Ultraschalluntersuchung. Gelegentlich ist die Durchführung einer Kernspinresonanz (NMR) notwendig, um weniger häufige intraperitoneale Lokalisationen auszuschließen. Dieses Szenario findet sich am häufigsten nach einer Behandlung der künstlichen Befruchtung vor, denn in diesem Falle wird der hCG-Spiegel schon im frühen Stadium der Nidation gemessen.
Mit Ultraschall sichtbare Ektopische Schwangerschaft
Obwohl der hCG-Spiegel an sich nicht sehr hoch sein muss, ist die einfache Tatsache, dass man eine Adnexmasse sieht, die mit einer ektopischen Schwangerschaft kompatibel ist, schon eine Diagnose. Manchmal, ist es möglich, sogar ein Embryo mit Herzklopfen im Eileiter oder an anderen Stellen zu sehen, wie dem Gebärmutterhalskanal oder dem Isthmus. Diese Situation kommt häufiger vor, wenn die Schwangerschaft spontan empfangen wurde.
Abbruch der ektopischen Schwangerschaft
Diese Situation tritt in Notfällen ein. Sie ist mit anfänglich akuten Bauchschmerzen und Blut in der Peritonealhöhle verbunden, was per Ultraschall sichtbar ist. Daher möchte man diesen Zustand mit allen Mitteln durch eine frühzeitige Diagnose und Behandlung verhindern.
Obwohl versucht wurde, andere Hormone wie das Progesteron zu verwenden, um zu einer noch frühere Entdeckung zu gelangen, bringt dies in Wirklichkeit kein nützliches Ergebnis für diesen Zweck.
Behandlung der ektopischen Schwangerschaft
Der Umgang mit der ektopischen Schwangerschaft hängt sowohl von ihrer Lokalisation als auch von ihrer Entwicklung ab. Daher entscheidet man sich im Wesentlichen, vor allem bei Eileiterschwangerschaften, für drei Strategien:
Abwartender Umgang
Bei einer sehr frühzeitigen Diagnose, und wenn die Patientin asymptomatisch ist, kann man sich für den abwartenden Umgang entscheiden, zumal einige Schwangerschaften dieser Art einfach eine intraperitoneale oder tubarische Fehlgeburt von sehr verhaltener Art und fast ohne Symptome verursachen. Dies verhindert jede andere Art der Behandlung, wobei es notwendig ist, sehr vorsichtig zu sein und der Patientin die Risiken zu erklären. Außerdem macht dies eine sehr strikte Kontrolle der Symptome der Patientin sowie eine Kontrolle durch Ultraschall und des hCG-Spiegels erforderlich.
Medizinische Behandlung mit Methotrexat
Diese Behandlung ist ein Chemotherapeutikum, das die Zellen des Embryos selektiv entfernt. Obwohl diese Behandlung für diese Zwecke häufig angewandt wird, ist sich nicht frei von Mängeln. Aus diesem Grunde müssen Patientinnen, denen man sie anbieten kann, asymptomatisch sein, bei ihnen darf kein Chorionsack mit Herzfrequenz sichtbar sein, und idealerweise haben sie hCG-Spiegel von unter 1500, auch wenn von Erfolgen mit hCG-Spiegeln von bis zu 5000 berichtet wurde. Dies wird zudem als die ideale Behandlung für ektopischen Schwangerschaften mit extratubarischer Lokalisation angesehen, vor allem jene, die die Gebärmutter beeinträchtigen, wie die interstitiellen, die zervikalen oder die intramuralen ektopischen Schwangerschaften. Es ist wichtig, darauf hinzuweisen, dass es nach der Behandlung mindestens 3 Monate lang nicht möglich ist, schwanger zu werden.
Chirurgische Behandlung
Die Laparoskopie mit der Entfernung der Eileiter ist die Indikation der tubarischen ektopischen Schwangerschaften (Eileiterschwangerschaften), wenn die medizinische Behandlung nicht möglich oder nicht indiziert ist. Mehr noch, wenn ein Bruch der Eileiter vorliegt. Sie ist auch notwendig, wenn andere extrauterine Lokalisationen betroffen sind, bei denen die medizinische Behandlung weniger effektiv ist, wie etwa abdominale ektopische Schwangerschaften
Andere zu beachtende Alternativen können sein: die Embolisation der Arterien, welche die Gebärmutter versorgen, bei Schwangerschaften, die die Gebärmutter betreffen, und wenn die vollständige Entfernung des Organs nicht gewünscht wird.
Fruchtbarkeit nach einer ektopische Schwangerschaft
Obwohl es logisch scheint, dass die Fruchtbarkeit von dem Auftreten dieser Komplikation beeinträchtigt werden kann, ist dies ein umstrittenes Thema, das nicht nur von seinem reinen Auftreten abhängt, sondern auch vom Alter der Frau und davon, ob eine begleitende Pathologie wie eine Endometriose vorliegt.
Allerdings scheint die zukünftige Fruchtbarkeit nicht von der Behandlung abzuhängen, die man für ihren Umgang ausgewählt hat. Wobei anzumerken ist, dass Patientinnen von über 35 Jahren oder mit einer Vorgeschichte der Fruchtbarkeit, die nicht der Entfernung der Eileiter unterzogen wurden, eine höhere Wahrscheinlichkeit haben werden, eine zweite ektopische Schwangerschaft zu haben. Andererseits ist zu beachten, dass die Nidation eines Embryos im Eileiter eine Verstopfung dieses Eileiters hervorrufen und die Möglichkeiten der Schwangerschaft beeinträchtigen kann.
In einer neueren Studie wird deutlich, dass Patientinnen, bei denen dies eingetreten ist, selbst wenn sie eine intrauterine Schwangerschaft haben, ein höheres Risiko für bestimmte obstetrische Pathologien haben, wie Frühgeburt, Placenta praevia oder Plazentaablösung.
In-vitro-Fertilisation und ektopische Schwangerschaft
Schon immer wurde die In-vitro-Fertilisation (IVF) als Risikofaktor betrachtet, der eine ektopische Schwangerschaft auslösen kann.
Es ist bekannt, dass Patientinnen, die einer In-vitro-Fertilisation unterzogen werden, die höchsten Risikofaktoren für das Auftreten dieser Komplikation haben, ebenso wie Patientinnen, die eine Endometriose, eine Beckenentzündung eine Pathologie des Endometriums, welche eine normale intrauterine Implantation verhindert, intrauterine Anhaftungen oder Adenomyose hatten.
Daher wurde, auch um solche Umstände zu vermeiden, beobachtet, dass die Reduktion des Nährmediums, mit dem der Embryonentransfer vorgenommen wird, die Durchführung mit einem vorsichtigen Abstand zum Gebärmutterboden und vom Gebärmutterhalskanal sowie die Konzentration auf eine gute Vorbereitung des Endometriums wirksam sind. Aus diesem Grunde wird das Einfrieren der Embryonen als eine Strategie für Patientinnen mit hohem Risiko einer ektopischen Schwangerschaft angesehen.
Dr. Belén Moliner, Gynäkologin am Instituto Bernabeu
DIES KÖNNTE SIE AUCH INTERESSIEREN:
- Einheit für Einnistungsfehler und wiederholte Fehlgeburten am Instituto Bernabeu
- Was ist eine biochemische Schwangerschaft?
- Die blasenmole oder traubenmole
- Abortivei-Schwangerschaft
- Unterabteilung von Hochrisikoschwangerschaften
