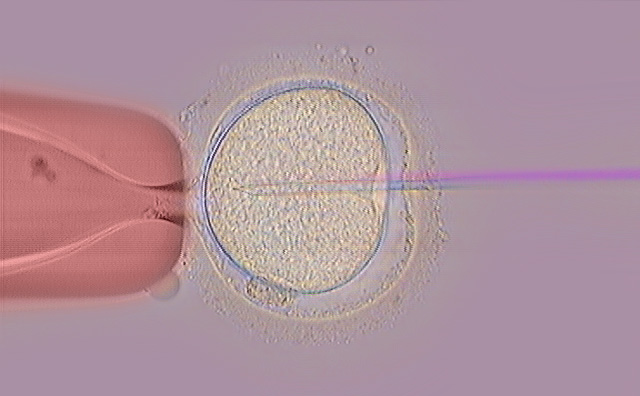
Indicazioni del ICSI
La Microiniezione intracitoplasmatica di spermatozoi (ICSI) è una tecnica che ebbe inizio negli anni ‘90 per risolvere la maggior parte dei problemi di sterilità per causa maschile severa. In seguito, dettaglieremo in modo specifico quando si utilizza la tecnica ICSI:
Índice
Quando è indicata l’ICSI (micro iniezione citoplasmatica dello sperma)?
Sterilità maschile
- Oligozoospermia o criptozoospermia: elevata diminuzione del numero di spermatozoi.
- Astenozoospermia: elevata riduzione della motilità degli spermatozoi o campioni con assenza totale di motilità.
- Teratozoospermia: elevato numero di spermatozoi anormali.
- Azoospermia ostruttiva: completa assenza di spermatozoi durante l’eiaculazione a causa di un’ostruzione. Le cause più frequenti sono di origine genetica o infiammatoria o vasovasostomia fallita.
- Azoospermia di secrezione: assenza completa di spermatozoi durante l’eiaculazione a causa di un difetto di produzione di spermatozoi nel testicolo.
- Aneiaculazione: disfunzione nell’eiaculazione causata da eiaculazione retrograda o paraplegia.
Nei casi di azoospermia e di aneiaculazione si possono ottenere gli spermatozoi necessari mediante ICSI direttamente dal testicolo (puntura testicolare o biopsia).
- Causa immune: presenza di un elevato numero di anticorpi anti-spermatozoi.
- Campioni seminali importanti: pazienti che congelano campioni di seme prima di essere sottoposti a chemioterapia o radioterapia, pazienti che richiedono lavaggio del liquido seminale in caso di malattie infettive (VIH, epatite) o uso di seme di un donatore.
Sterilità Femminile
- Ottenimento di un numero piuttosto scarso di ovociti con la puntura follicolare.
- Scarsa qualità degli ovociti, anche nella zona pellucida ingrossata.
Altre cause
- Sterilità di lunga evoluzione (oltre due anni di ricerca di una gravidanza).
- Realizzazione di vari cicli di coiti programmati o inseminazioni artificiali senza successo.
- Non fecondazione con FIV convenzionale in un ciclo precedente.
- Seconda microiniezione: microiniezione degli ovociti non fecondati dopo una FIV convenzionale.
- Maturazione in vitro di ovociti.
- Mancanza di gravidanza dopo vari cicli di FIV convenzionale.
- Realizzazione di analisi genetica o cromosomica dell’embrione (PGT-M, PGT-A e PGT-S).
- Microiniezione di ovociti vitrificati.
POTREBBERO INTERESARTI ANCHE
