ICSI (Micro-injection intracytoplasmique de spermatozoïdes)

Qu’est-ce que l’ICSI ?
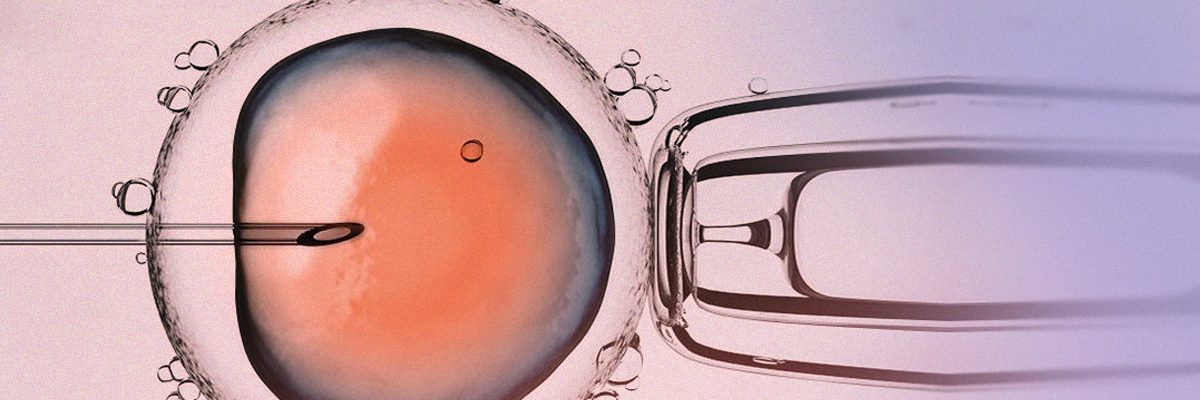
La micro-injection intracytoplasmique de spermatozoïdes (ICSI) consiste à introduire un seul spermatozoïde à l’intérieur d’un ovocyte mature pour obtenir sa fécondation. Sans aucun doute, elle est la technique de reproduction assistée (TRA) la plus utilisée et elle a signifié une véritable révolution au début des années 90 car elle nous a permis de résoudre avec succès la plupart des problèmes de stérilité dont la cause était masculine.
En raison de ses taux de succès élevés et constants pour obtenir la fécondation (70-80%), la technique de l’ICSI n’a pas changé substantiellement depuis ses débuts. L’équipement nécessaire se compose d’un microscope inversé, avec une optique spécifique et une plaque réchauffée à 37 °C. Ce microscope est uni aux micromanipulateurs qui nous permettent de réaliser des mouvements en trois dimensions des micropipettes qui soutiennent l’ovocyte et contiennent le spermatozoïde. La mobilité spermatique, ainsi que l’expérience de l’embryologue qui réalise la technique sont les deux paramètres les plus importants pour garantir l’efficience de cette technique.
Dans quels cas est l’ICSI prescrite ?
Les indications pour la réalisation de l’ICSI doivent se baser sur une étude de fertilité exhaustive du couple. Par exemple :
1. Stérilité masculine :
- Oligozoospermie ou cryptozoospermie : diminution sévère du nombre de spermatozoïdes.
- Asthénozoospermie : diminution sévère de la mobilité spermatique, en incluant des échantillons avec une absence totale de mobilité.
- Teratozoospermie : nombre élevé de spermatozoïdes anormaux.
- Azoospermie obstructive : absence complète de spermatozoïdes dans l’éjaculat à cause d’une obstruction. Les causes les plus communes sont d’origine génétique ou inflammatoire ou par une vasovasostomie ratée.
- Azoospermie sécrétoire : absence complète de spermatozoïdes dans l’éjaculat à cause d’un défaut de production de spermatozoïdes dans le testicule.
- Anéjaculation : dysfonctionnement éjaculatoire causé par une éjaculation rétrograde ou paraplégique.
Dans les cas d’azoospermie et d’anéjaculation, il est possible d’obtenir les spermatozoïdes nécessaires pour l’ICSI directement du testicule (par une ponction testiculaire ou une biopsie).
- Cause immune : présence d’un nombre élevé d’anticorps anti-spermatozoïdes.
- Échantillons séminaux précieux : patients qui congèlent un échantillon séminal avant d’être soumis à la chimiothérapie ou la radiothérapie, ceux qui requièrent un lavage séminal car ils souffrent de maladies infectieuses (VIH, hépatites) ou l’utilisation du sperme d’un donneur.
2. Stérilité féminine :
- Obtention d’un faible nombre d’ovocytes dans la ponction folliculaire. Bien qu’il soit possible aussi de réaliser une FIV conventionnelle dans ces cas.
- Mauvaise qualité ovocytaire générale en incluant la zone pellucide épaisse.
3. Autres causes :
- Stérilité d’évolution longue (plus de deux ans de recherche de grossesse).
- Réalisation de plusieurs cycles de coïts dirigés ou d’inséminations artificielles sans succès.
- Non fécondation avec une FIV conventionnelle sur un cycle précédent.
- Micro-injection de sauvetage : micro-injection d’ovocytes pour une absence de fécondation après une FIV conventionnelle.
- Maturation in vitro d’ovocytes.
- Absence de grossesse après plusieurs cycles de FIV conventionnelle.
- Réalisation de PGS/PGT-A/CCS ou DGP.
- Micro-injection d’ovocytes vitrifiés.