Test ou diagnostic génétique préimplantatoire (DGP/PGT)
Il permet de détecter et d’éviter la transmission à l’embryon de maladies graves causées par des altérations génétiques, et/ou chromosomiques qui parfois sont une barrière à la grossesse ou provoquent une fausse-couche précoce ou la naissance d’un enfant affecté
Qu’est-ce qu’est le DGP ? Pourquoi est-il important ?
Le Diagnostic Génétique Préimplantatoire (DGP) ou Test Génétique Préimplantatoire (PGT), est l’analyse de la génétique de l’embryon par le biais de l’étude d’une biopsie de ses cellules, avant son transfert dans l’utérus maternel. Cette connaissance nous permet de:
- Éviter le transfert d’embryons qui, de par leurs anomalies chromosomiques, provoqueraient une fausse-couche précoce ou ne conduiraient pas à la naissance d’un bébé sain.
- Localiser et prévenir durant la phase d’embryon les maladies graves causées par des altérations génétiques, et parvenir ainsi à assurer une descendance saine et à stopper la transmission de la maladie à de futures générations.
Que sont les altérations chromosomiques et monogéniques ?
L’être humain naît avec 46 chromosomes, 23 issus de notre père et 23 de notre mère qui transmettrons notre patrimoine génétique. Nous en avons 22 autosomes et une paire sont des chromosomes sexuels, qui indiqueront le sexe (XX dans le cas des femmes et XY dans le cas des hommes). Chaque chromosome est un « grand livre » qui contient les pièces de l’information génétique qui indiquent comment sont et comment doivent fonctionner les cellules de l’organisme.
Mais parfois, des erreurs lors de la division cellulaire se produisent et peuvent donner lieu à des cellules ayant trop de copies d’un chromosome ou, au contraire, pas assez. Ces anomalies chromosomiques peuvent être :
- numériques, il y a des chromosomes en plus ou en moins ;
- structurelles, il y a une partie manquante ou en trop sur un chromosome, elle se trouve sur un autre chromosome ou elle est inversée.
L’anomalie sur le nombre et la disposition des chromosomes de l’embryon est la cause la plus fréquente d’échec d’implantation et de fausse couche précoce et augmente avec l’âge maternel.C’est pour cela que le PGT-A d’aneuploïdies est un outil très utile aussi bien pour le diagnostic que pour le traitement, dans notre unité d’échec d’implantation embryonnaire.
À d’autres occasions, l’altération se produit sur un gène concret qui affecte le fonctionnement de l’organisme en provoquant une maladie monogénique, qui est le groupe de maladies qui peuvent être transmises à la descendance.
Types de diagnostic génétique préimplantatoire
- PGT-A anomalies chromosomiques. Le test génétique préimplantatoire pour détecter des aneuploïdies
- PGT-M monogéniques. Le test génétique préimplantatoire pour détecter des maladies monogéniques
- PGT-SR, le test qui diagnostique des altérations structurelles.
En voici les explications détaillées ci-après :
1. PGT-A le test génétique préimplantatoire pour l’analyse d’aneuploïdies (anomalies chromosomiques)
| Les altérations chromosomiques sur les embryons sont une des causes principales du faible taux de grossesse. Seuls les embryons ayant le nombre exact de chromosomes permettent la naissance d’un bebe sain. Cette technique permet de mettre de côté les embryons altérés, même si leur aspect laisse penser qu’ils sont de bonne qualité.
En ne réalisant pas leur transfert, on évite que le couple ait à faire face à la gestation d’un bébé affecté, que l’embryon ne s’implante pas ou qu’une fausse-couche précoce se produise. Par exemple, une copie en plus sur le chromosome 21 serait la cause de l’origine du syndrome de Down (trisomie 21). D’autres aneuploïdies chromosomiques (un chromosome en plus ou en moins) communes sont la trisomie 18 ; la trisomie 15 ; ou 47 et le XXY (syndrome de Klinefelter). |
À qui doit-on recommander le PGT-A ?
- Chez les cas d’âge maternel avancé, de plus de 35 ans
- Chez les femmes qui ont subi des fausses-couches à répétitions et/ou des échecs d’implantation embryonnaire sur deux ou plusieurs cycles de fécondation in vitro
- Chez les patientes à qui ont été diagnostiquées des anomalies chromosomiques.
- Couples dans lesquels un facteur masculin sévère a été identifié comme cause de l’infertilité.
En quoi consiste le PGT-A, étape par étape
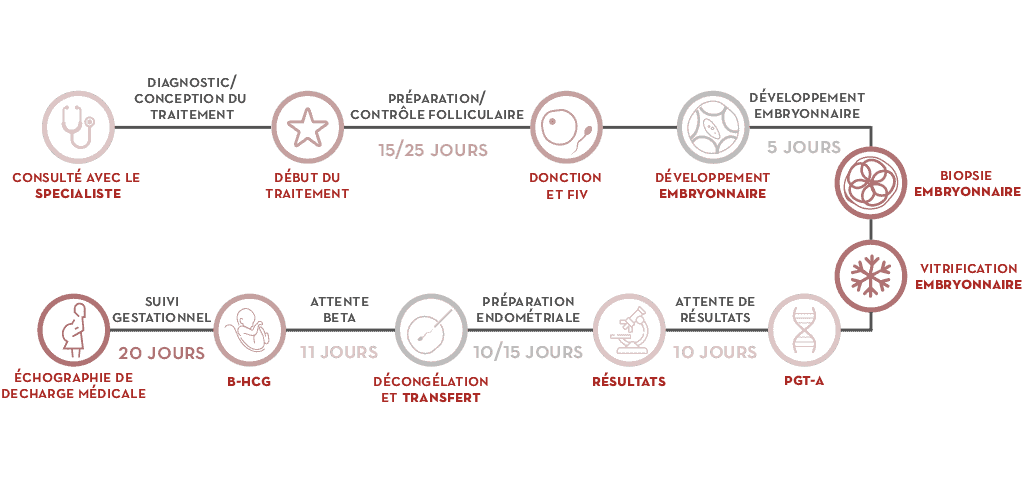
- Au cabinet médical, le gynécologue conçoit le traitement, qui débute au moment des règles.
- La stimulation ovarienne est réalisée pour obtenir les ovocytes.
- Lors d’un cycle de fécondation in vitro FIV, nous obtenons les embryons.
- Lorsque l’embryon a 5 à 6 jours de développement (phase de blastocyste), nous extrayons plusieurs cellules, à travers la technique de biopsie embryonnaire.
- Nous cryoconservons les embryons jusqu’au moment de leur transfert.
- Nous procédons à la biopsie pour leur analyse chromosomique et nous obtenons le diagnostic.
- Une fois le résultat obtenu, nous réalisons la préparation endométriale de la mère et nous préparons le transfert d’un embryon sans altération chromosomique ; nous écartons les embryons anormaux et nous évitons les transferts infructueux.
2. PGT-M le test génétique préimplantatoire pour détecter des maladies monogéniques
| Cela consiste à l’analyse génétique des embryons d’un couple porteur d’une maladie héréditaire. Il permet de détecter l’altération ou la mutation sur un gène qui cause la maladie.
La première étape consiste à réaliser l’étude génétique des futurs parents afin d’identifier le défaut sur le gène (mutation) qui provoque la maladie (étude génétique). Une fois que nous avons l’étude génétique, l’étape suivante consiste à réaliser l’étude informative qui nous permet de concevoir une stratégie de diagnostic spécifique pour cette maladie dans cette famille. Les affections peuvent être autosomiques récessives, autosomiques dominantes et liées au chromosome X, comme le syndrome du X fragile, l’hémophilie A, la fibrose kystique, la maladie d’Huntington, l’anémie falciforme, la maladie de Marfan, etc. |
À qui doit-on recommander le PGT-M ?
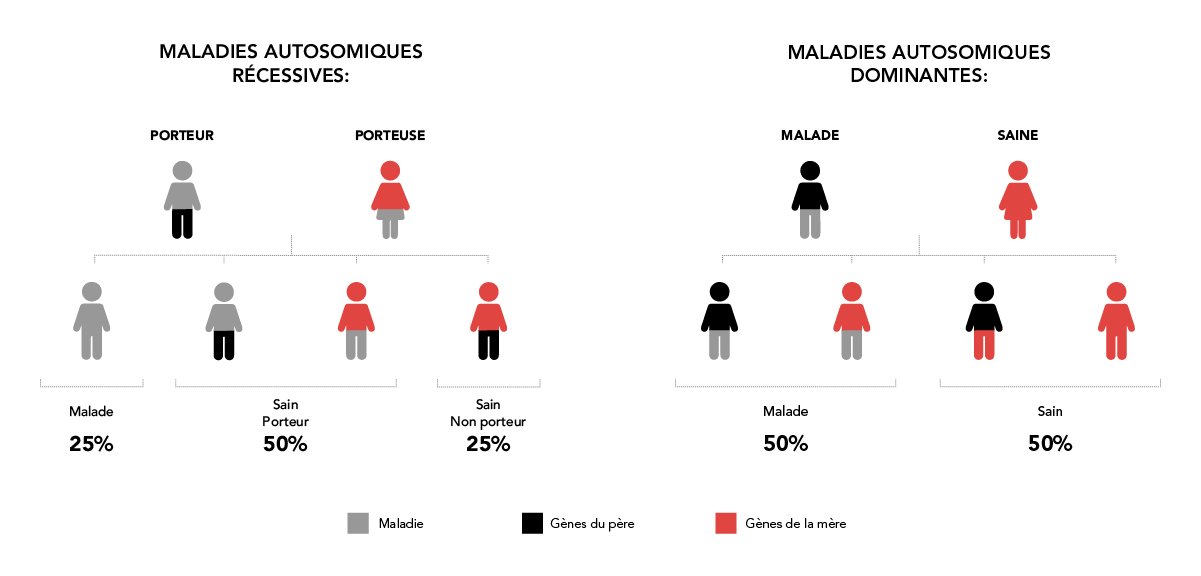
- À des couples dans lequel l’un des membres est atteint d’une maladie génétique qui serait transmise de manière dominante (50 % de leurs enfants seraient malades).
- À des couples dans lesquels la mère est porteuse d’une maladie génétique liée au sexe (50 % de leurs enfants seraient malades).
- À des couples dans lesquels les deux membres sont porteurs d’une maladie génétique qui se transmet de manière récessive (25 % de leurs enfants seraient malades).
En quoi consiste le PGT-M, étape par étape:
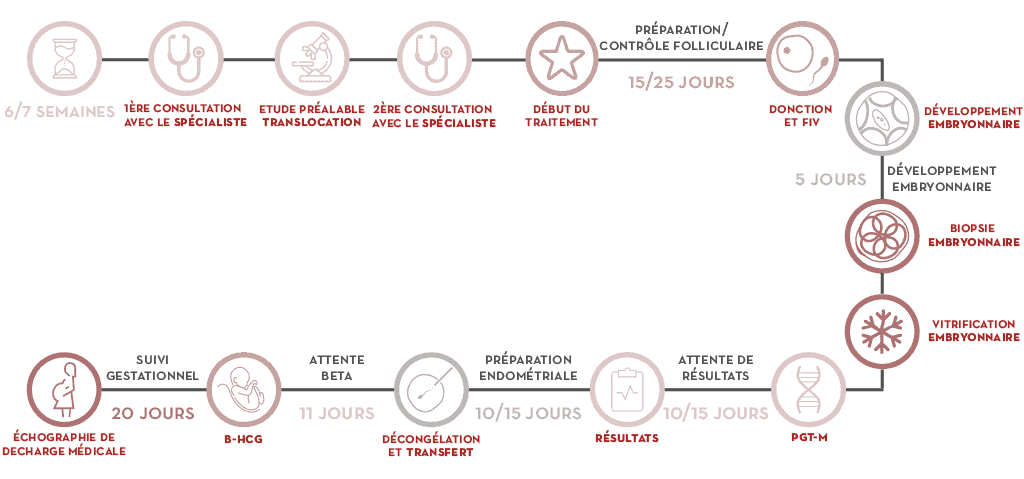
- La première étape est de disposer de l’étude génétique des parents. Nous devons aborder leur cas concret, en identifiant le défaut sur le gène (mutation) qui cause la maladie.
- Ensuite, on procède à l’étude d’informativité, qui consiste à développer la stratégie qui nous permet d’identifier l’altération sur les embryons. Très souvent, il est nécessaire que des membres de la famille sains et atteints participent à l’étude.
- On débute le cycle de fécondation in vitro. Une fois que la femme a ses règles, on démarre la stimulation ovarienne contrôlée et d’ici 15 à 25 jours on obtiendra des ovocytes.
- Ils sont fécondés avec le sperme du couple ou du donneur, en laboratoire, et sont cultivés jusqu’au 5ème ou 6ème jour, embryon en phase de blastocyste, moment auquel on réalise la biopsie embryonnaire, qui consiste à extraire plusieurs cellules pour l’analyse génétique. Ces embryons sont cryoconservés, en attente des résultats.
- On procède à la biopsie pour leur analyse génétique et nous obtenons le diagnostic.
- Avec le résultat, on réalise la préparation endométriale de la mère et on prépare le transfert d’un embryon sans altération du gène étudié.
3. PGT-SR le test génétique préimplantatoire pour la détection des altérations structurelles
| Il permet de détecter les embryons qui ont des chromosomes anormaux car ils sont « cassés » ou parce il y a une union incorrecte de segments. Ces anomalies chromosomes structurelles sont de nombreux types : délections, translocations, duplications, insertions, inversions et chromosomes en anneaux. La maladie se présente dans les cas où le gène ne peut pas s’exprimer correctement en raison d’une altération dont souffre la structure du chromosome. |
Types d’anomalies chromosomiques structurelles
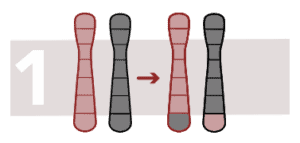
Translocation réciproque équilibrée
La translocation est un type d’anomalie chromosomique dans laquelle un chromosome est cassé et une partie s’unit à un chromosome distinct. Elle est réciproque lorsqu’elle se produit par transfert de segments entre deux chromosomes, modifiant la configuration mais pas le nombre de chromosomes.
Nous parlons de translocation réciproque équilibrée lorsque la réorganisation ne produit ni perte ni gain de matériel chromosomique. Elle a lieu quand une région chromosomique change de position sur le génome.
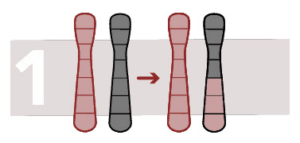
Translocation réciproque déséquilibrée
La réorganisation provoque une perte ou un gain de matériel chromosomique. Un changement du nombre de copies dans une région chromosomique a lieu. Il est possible de trouver des fragments d’un chromosome sur un autre chromosome.
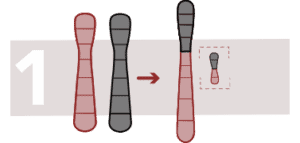
Translocation Robertsonienne
Une fusion de deux chromosomes acrocentriques (avec un seul bras) a lieu, on perd les extrêmes et les deux chromosomes restent unis, n’en formant qu’un. Les personnes atteintes n’ont que 45 chromosomes au lieu de 46 et le risque de trisomie est plus élevé.
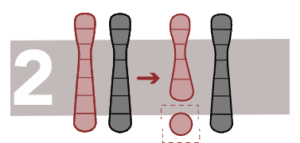
Delecciones
C’est la perte d’un fragment d’ADN d’un chromosome.
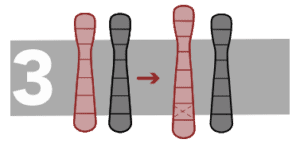
Duplications
Un segment d’un chromosome est dupliqué à la suite du fragment original et il produit une ou plusieurs copies d’un gène ou d’une région d’un chromosome.
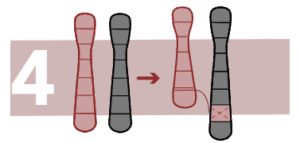
Insertions
Une partie d’un chromosome s’est inséré dans une position inhabituelle dans le même chromosome, ou dans un autre. S’il n’y a ni gain ni perte de matériel chromosomique, la personne sera saine.
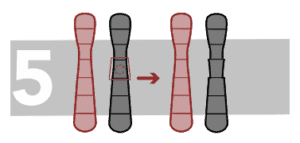
Inversions Paracentriques
Nous parlons d’inversions lorsqu’une partie du chromosome se casse à deux niveaux et que le segment intérieur tourne à l’envers avant de s’unir à nouveau. Les inversions paracentriques ont lieu lorsque l’inversion n’implique pas le centromère.
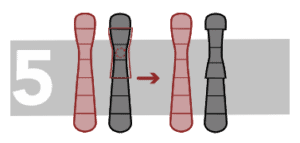
Inversions Péricentriques
Dans ce cas, le fragment inversé inclut le centromère.
Chromosome en Anneaux
Les extrémités d’un chromosome se sont cassées et se sont unies en formant un anneau. Cela entraîne des maladies génétiques et la plus fréquente est le syndrome de Turner.
À qui doit-on le recommander?
Aux couples chez lesquels l’un des membres est porteur d’une altération chromosomique structurelle.
En quoi consiste le PGT-SR, étape par étape
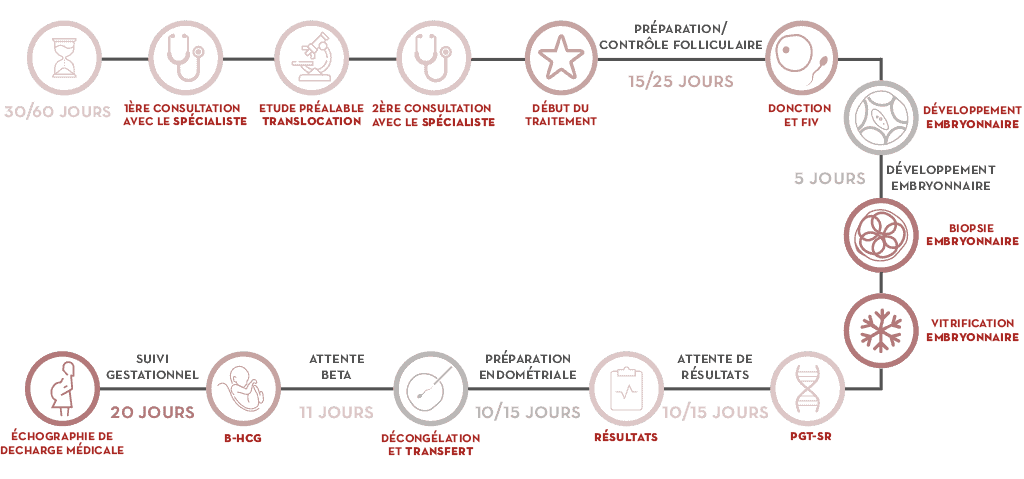
- Le gynécologue évalue votre cas lors du premier rendez-vous.
- Une étude préalable de la modification structurelle peut être nécessaire.
- Lors du rendez-vous suivant, nous réalisons le diagnostic et l’élaboration du traitement qui débute en même temps que les règles.
- La stimulation ovarienne est réalisée pour obtenir des ovocytes.
- Lors d’un cycle de fécondation in vitro FIV, nous obtenons les embryons.
- Lorsque l’embryon a 5 ou 6 jours de développement (phase de blastocyste), nous extrayons plusieurs cellules grâce à la technique de biopsie embryonnaire.
- Nous cryoconservons les embryons jusqu’à leur transfert.
- Nous traitons la biopsie pour son analyse chromosomique et obtenons ainsi le diagnostic.
- Avec le résultat, nous réalisons la préparation endométriale de la mère. Nous préparons le transfert d’un embryon sans altération chromosomique ; nous laissons de côté les embryons anormaux et évitons ainsi des transferts infructueux.
Avantages de la réalisation du DGP/PGT
Il améliore la sélection embryonnaire ; nous saurons quels sont les embryons qui n’ont pas le nombre de chromosomes altéré et qui permettront d’avoir un enfant sain.
Il permet d’éviter le transfert d’embryons qui ne s’implanteraient pas. Il existe des altérations chromosomiques incompatibles avec la vie et qui empêchent à l’embryon de se développer à ses étapes initiales ou de s’implanter dans l’utérus maternel.
Les embryons qui provoquent une fausse-couche ou conduisent à la naissance d’enfants atteints de différents syndromes ne seront pas implantés.
Il permet de réduire le temps pour obtenir une grossesse. Nous évitons de transférer des embryons qui ne donneront pas lieu à un enfant sain ou qui se bloqueront en cours de développement.
Un coût inférieur. Il permet d’éviter la congélation et le transfert d’embryons qui ne sont pas sains génétiquement, bien que leur aspect ne le laisse pas transparaître, éliminant ainsi le coût du transfert de ces embryons dont nous savons qu’ils ne seront pas viables.
Une amélioration du bien-être psychologique. Il garantit que l’embryon est sain et réduit le risque de fausse-couche ainsi que la tension émotionnelle que tout cela implique pour le couple.
Inconvénients du DGP/PGT
C’est un processus invasif car il faut réaliser une biopsie de l’embryon afin de réaliser le test génétique.
Cycle sans transfert. On court le risque que l’ensemble des embryons soient chromosomiquement anormaux et qu’aucun transfert ne puisse avoir lieu. Cela provoque d’un côté l’interruption du traitement et de l’autre, un revers émotionnel.
Mosaïcisme embryonnaire. Grâce à la précision des techniques d’analyse génétique, nous pouvons savoir si l’embryon possède des cellules normales et altérées, connu comme le mosaïscisme. Il reste à déterminer si cela affecte d’une forme quelconque l’embryon. Différents travaux de recherche de l’Instituto Bernabeu vont dans ce sens.
Méthode de screening. La biopsie al embryon analyse la partie externe pour laisser intacte la partie qui donnera lieu au bébé. De nombreux travaux scientifiques ont démontré un taux de corrélation élevé entre les deux. Nous assumons que l’échantillon que nous prélevons est représentatif de l’ensemble de l’embryon.
La difficulté face à la décision. De nombreux couples ont beaucoup de mal à prendre la décision d’analyser leurs embryons, que ce soit pour des raisons éthiques ou émotionnelles. En plus, ils bénéficient, dans notre centre d’un conseil génétique, d’un appui psychologique et professionnel pour les orienter en cas de besoin.