Contrôle de grossesse et d’accouchement
Il comprend toutes les consultations nécessaires afin de remporter une grossesse en bonne santé et de préparer les conditions optimales pour l’accouchement et l’arrivé d’un bébé sain

Le test de grossesse par l’urine doit se réaliser quelques jours après l’absence de menstruation (3 ou 4 jours sont suffisants). Dans ce test nous évaluons la présence d’une hormone de grossesse, la gonadotrophine chorionique et elle est réalisée en employant différents tests de grossesse, que vous pouvez trouver dans la pharmacie, avec la première urine du matin.
Si le résultat du test est négatif, probablement parce qu’il a été effectué d’une façon précoce, nous recommandons sa répétition après quelques jours. Dans certains cas, quand nous réaliserons des traitements de reproduction assistée, nous préférons les tests sanguins, puisqu’ils sont plus précoces et exacts. Plus d’informations

Le premier symptôme de la grossesse est l’absence de règles pendant les jours attendus. Mais, il y a de différentes manifestations chez la femme qui apparaissent souvent et précocement. Entre les plus fréquentes, vous pouvez trouver:
- Des altérations digestives. Les plus typiques et précoces sont les nausées et les vomissements. Plus tard, la constipation sera arrivée
- Des seins plus sensibles et avec de l’augmentation de taille.
- De la sensation de fatigue et de sommeil.
- De la perception des mauvaises odeurs.
- Des changements d’humeur.
Il est très important de réaliser un bon contrôle de la grossesse avec des visites appropriées chez le gynécologue. Dans chaque cas, la fréquence et le nombre de visites varie et elles peuvent être très fréquentes si la grossesse est qualifiée « à risque » ou multiple. En général, nous vous recommandons des consultations mensuelles jusqu’à le dernier mois de grossesse pendant lequel les visites hebdomadaires sont préférables.
Vous devez réaliser la première visite d’une manière précoce, habituellement entre la sixième et la huitième semaine, avec les objectifs suivants:
- La confirmation échographique.
- Dater la gestation et estimer la date d’accouchement.
- Écarter des pathologies (de la fausse couche, de l’extra-utérins).
- La sollicitude des premières analyses
- L’indication de mesures hygiéniques, de conseils alimentaires, etc.
- Établir un traitement pharmaceutique, s’il est nécessaire.
- De l’information détaillée de techniques de diagnostic prénatal.
Pendant toutes les visites nous informons la patiente enceinte de son état général et nous résolvons les doutes et les symptômes qui apparaissent. Dans toutes les consultations, nous prenons note du poids et de la tension, nous réalisons une échographie et nous demandons des analyses (si nous les considérons nécessaires). Nous vous conseillerons un traitement pharmaceutique si vous en avez besoin et vous offrirons des informations sur le déroulement de la grossesse.
Les dernières semaines de grossesse, pendant les visites nous réaliserons un touché vaginal pour examiner les conditions du canal de la naissance, et le monitorage du fœtus pour évaluer son bien-être.

Les analyses pratiquées dans presque toutes les grossesses sont trois, et elles sont distribuées par trimestres:
- Premier trimestre: une analyse de base de sang et d’urine, et d’autre d’anticorps afin d’écarter différents infections : la rubéole, la toxoplasmose, la syphilis, le SIDA et l’hépatite.
- Deuxième trimestre: le Test O ’Sullivan est réalisé pour le diagnostic du diabète gestationnel.
- Troisième trimestre: en plus d’une analyse de base, les preuves de coagulation sont réalisées parce qu’elles sont nécessaires pour l’accouchement et la possible anesthésie épidurale.
Les dernières semaines (entre la semaine 35 et la 37), nous prenons des échantillons des sécrétions vaginales pour détecter la présence de streptocoques. Si le résultat obtenu est positif, nous prescrirons à la patiente enceinte des antibiotiques au moment de la dilatation.
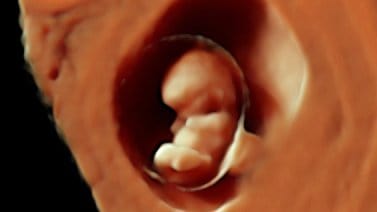
Aujourd’hui, l’échographie est un examen indispensable pour le contrôle de la grossesse. Selon le temps de réalisation de l’échographie, elle présente différents indications. Dans les premières visites nous pratiquons l’échographie pour évaluer la vitalité et le nombre d’embryons et établir l’âge gestationnel avec une sécurité maximale.
L’échographie est aussi employée pendant les différentes preuves de diagnostic prénatal : des marqueurs de chromosomopathies et de la détection de malformations ; et comme une aide aux techniques invasives : des biopsies choriales et des amniocentèses.
Alors que la grossesse avance, nous réalisons plusieurs échographies pour examiner son développement, avec des mesures du fœtus (biométrie), de la situation et des caractéristiques du placenta et de la position fœtale.
Enfin, l’échographie et ses diverses technologies appliquées (comme le Doppler) sont des instruments indispensables pour évaluer le bien-être du fœtus parce qu’elles nous permettent de confirmer objectivement la bonne oxygénation du fœtus à tout moment.

Actuellement, les différents changements fonctionnels et anatomiques induits par une gestation sont très connus ; le corps de la femme est bien préparé pour les assumer. Nous avons déjà décrit ci-dessus les changements précoces : des nausées, des vomissements, des poitrines gonflées et sensibles, etc.
Alors que la gestation avance, la femme peut se sentir plus sensible et parfois fatiguée. Elle observera une augmentation de la pigmentation de la peau et, dans certains cas, l’apparition de stries et même une augmentation de la pilosité transitoire. Il est aussi courant d’avoir des problèmes de constipation qui peuvent être liés à des problèmes d’hémorroïdes.
Le troisième trimestre, les symptômes musculo-articulaires, les lancements et les lombalgies apparaissent pour la compression des organes à cause de l’augmentation de l’utérus. Les symptômes mictionnels, et enfin, l’apparition ou l’aggravation des varices ou des hémorroïdes sont aussi fréquents.

L’hygiène quotidienne est fondamentale. Vous ne devez pas trouver des inconvénients à la baignade, notamment à la plage. Si vous avez la peau sèche, vous pouvez utiliser des crèmes hydratantes. Mais, nous vous conseillons d’utiliser des crèmes spécifiques pour éviter l’apparition des stries.
Vous devez utiliser des vêtements amples et ventilés. Les chaussures à talon haut, les collants ou les chaussettes qui produisent une compression sur les jambes ne sont pas recommandables.
L’hygiène dentaire est très importante. Vous devez intensifier le soin des dents et des gencives avec un brossage correct. S’il est nécessaire, vous pouvez aller chez le dentiste, même pendant les premiers mois de la grossesse.
Une alimentation saine et équilibrée est essentielle pour toutes les personnes, mais elle est beaucoup plus importante pour une femme enceinte. Une alimentation saine et nutritive ne signifie pas « manger pour deux ». Elle consiste à manger une grande variété d’aliments et à éviter les graisses, les fritures, l’excès de fécules, la viande crue, la charcuterie, les boissons alcoolisées, les sucreries, les aliments épicés et les boissons gazeuses.
Le régime doit être riche en vitamines et minéraux qui se trouvent dans les fruits et les légumes frais. Pendant la grossesse le besoin de fer, de protéines et de calcium augmente. Les protéines se trouvent dans la viande, les œufs et le poisson, et le calcium se trouve dans le lait et des produits laitiers. Il est souvent nécessaire de prendre un complément de vitamines, de fer et de calcium, surtout à partir du deuxième trimestre parce que la grossesse en demande plus quantités et avec le régime elles ne sont pas suffisantes.
Vous pouvez continuer avec votre activité professionnelle habituelle à condition qu’une complication n’apparaisse pas ; dans tous les cas, vous devez éviter les exercices violents et ne pas soulever de poids.
Au sujet de l’activité physique, vous devez éviter les sports de compétition intenses, violents et incommodes. Par contre, les promenades quotidiennes d’environ une heure et demie et la natation sont recommandables.
En général, les femmes enceintes doivent augmenter leurs heures de repos. S’il est possible, elle devrait dormir entre 9 et 10 heures par jour.
Les voyages ne sont pas contre-indiqués. Mais nous ne conseillons pas de voyager à des endroits où les services sanitaires sont limités ou inexistantes. Vers la fin du cycle de grossesse il est recommandable d’éviter des longs trajets. Les voyages en avion ne sont pas interdits.
Il n’est pas recommandable de prendre des médicaments sans contrôle médical, car beaucoup d’entre eux peuvent être contre-indiqués, notamment pendant les premiers mois de grossesse. Les médicaments que vous prenez et qui font partie d’un traitement prolongé, ils devront être diminués au minimum indispensable. Il existe des médicaments nécessaires, dont le risque est plus inférieur que la maladie à soigner. Chaque maladie a un traitement spécial en cas de grossesse.
L’exposition aux Rayons X peut être dangereuse, c’est pourquoi il est recommandable de ne réaliser que les radiographies strictement nécessaires.
Au sujet du tabagisme, de l’alcool et d’autres drogues, nous vous conseillons une interdiction absolue de la consommation de ces toxiques. Si vous êtes fumeuse, ce moment est parfait pour en arrêter définitivement. Si vous ne pouvez pas arrêter, vous devez réduire la consommation de cigarettes au maximum. Si vous consumez certaines drogues, il est très important d’en informer le médecin, surtout au moment de l’accouchement.
Les relations sexuelles des couples ne sont pas un phénomène statique, elles changent tout au long de son existence. La grossesse est une étape qui présente des changements physiques et psychiques et qui sont répercutés sur la relation du couple en exprimant des nouvelles manières de vivre sa sexualité. Les relations sexuelles ne doivent pas nécessairement se supprimer ; il sera nécessaire de modifier quelques activités sexuelles concrètes uniquement dans certaines situations. Seulement dans de très rares cas, et toujours par recommandation du médecin, il conviendra d’éviter le coït, surtout en cas d’hémorragies ou de menace de naissance prématurée.
Tout au long de la grossesse, il existe une série de signes et symptômes que la femme enceinte doit connaître et qu’elle devrait consulter le gynécologue d’urgence. Ils sont:
- L’hémorragie vaginale.
- La perte de liquide.
- La douleur abdominale intense.
- Les vomissements intenses qui ne cessent pas.
- Les céphalées graves et soudaines.
- Les évanouissements et les étourdissements.
- Les œdèmes soudains ou importants.
- Les symptômes urinaires.
- L’éruption cutanée et démangeaison généralisé.
- Les contractions régulières.

L’accouchement est une expérience unique que vous aimerez rappeler si le vivez bien. Les séances de préparation à l’accouchement sont très utiles afin d’être préparée et savoir comment il se produit et comment agir dans ce moment.
Une grossesse a une durée d’environ 40 semaines. La « gestation à terme » est le période compris entre la semaine 37 et la semaine 40 ; ces semaines sont très importants parce que nous attendons les premiers symptômes qui indiquent le début de l’accouchement. Ils peuvent se résumer en deux symptômes : la rupture des membranes et les contractions.
En cas de rupture des membranes, quel que soit la quantité et le type de liquide observé, nous recommandons une admission hospitalière d’urgence. À ce moment-là, nous examinons la patiente et si nous confirmons la rupture, nous procédons à la stimulation de l’accouchement.
Par rapport aux contractions, elles nous indiquent le début ou non de l’accouchement en fonction de leur fréquence et leur intensité. Si vous attendez le premier accouchement, nous indiquerons l’admission hospitalière quand vous souffrirez trois contractions en dix minutes et avec une durée de trente secondes. Si par contre vous n’attendez pas votre premier accouchement, nous recommandons l’admission hospitalière quand vous avez des contractions de trente secondes toutes les 5 minutes.
S’il n’y a pas de symptômes d’accouchement après la 40ème semaine, nous procédons à la surveillance fœtale et préparons une possible admission hospitalière entre les semaines 40 et 41, toujours en fonction du critère médical.
L’accouchement réalisé à l’Instituto Bernabeu implique la présence de l’équipe humaine approprié : le gynécologue, la sage-femme, l’anesthésiste et le pédiatre. Après l’accouchement, vous resterez à l’hôpital deux jours. Si nous avons pratiqué une césarienne, le séjour à l’hôpital est de cinq jours si des complications ne surgissent pas.

Le post-accouchement (aussi appelé « quarantaine »), est la période comprise entre l’accouchement et les six semaines qui suivent. Pendant cette période, votre corps produit des sécrétions utérines ou des « lochies » qui sont totalement physiologiques. La patiente doit continuer avec un régime équilibré, et similaire à celui de la grossesse, avec des compléments vitaminiques et du fer et elle doit suivre une attention à son hygiène spécialement en cas de césarienne pour soigner l’épisiotomie ou la blessure chirurgicale.
La première règle peut être retardée jusqu’à la fin de la période d’allaitement maternel. Dans les cas d’allaitement artificiel, elle apparaît à la fin de la quarantaine.
Pendant cette période, plusieurs symptômes désagréables sont fréquents, mais ils sont passagers : de la difficulté d’uriner, de l’incontinence vésicale, de la constipation et l’aggravation des hémorroïdes.
Il ne fait aucun doute que le lait maternel est la meilleure alimentation pour le nouveau-né, puisqu’il est préparé pour couvrir toutes les nécessités du bébé et il développera la relation mère-enfant, laquelle est très importante pendant les premiers mois de vie. Pour commencer l’allaitement, il est recommandable d’allaiter le nouveau-né en le positionnant au sein le plus tôt possible après la naissance parce que le réflexe de succion est le meilleur stimulus pour la dénommée « montée du lait » qui arrive généralement entre le troisième et le quatrième jour après l’accouchement.
Il faudra procéder à la vaccination de l’Anti-D le jour après l’accouchement si la mère présente un Rh négatif et le nouveau-né présente un Rh positif.
Pendant les premiers jours du post-accouchement, il est fréquent trouver chez la femme la «dépression post-accouchement », qui est une réponse à l’accouchement que chaque femme vit d’une façon très différente. Cette dépression a une durée d’environ une semaine, et elle présente des divers symptômes : de la tristesse, de l’apathie envers l’enfant, de l’irritabilité, des céphalées, de l’insomnie, de la fatigue, de l’anxiété, etc. La famille doit apporter de la patience et de la compréhension et céder dans la majeure partie des cas ; si cette période se prolonge, nous vous conseillons d’aller à la consultation.
Les femmes accouchées doivent connaître une série de signes et de symptômes qui devront consulter immédiatement :
- De la fièvre élevée et persistante.
- De l’hémorragie intense.
- Des lochies malodorantes.
- Des symptômes de mastite (de la douleur et de la rougeur des seins).
- Des blessures avec un mauvais aspect (de l’épisiotomie et la césarienne).
- Des symptômes urinaires.
Après l’accouchement, quand les dérangements habituels disparaîtront, vous pourrez reprendre les relations sexuelles. Vous pouvez retomber enceinte, même si vous continuez avec l’allaitement maternel, mais nous devons remarquer que les gestations immédiates ne sont pas recommandables. Le post-partum est un moment idéal pour réviser les méthodes de contraception que vous utiliserez postérieurement. Nous parlerons de ces méthodes et déciderons la technique plus appropriée pendant votre visite de révision du post-accouchement.