Vacunación del VPH (virus del papiloma humano) y cáncer de útero
Los métodos de cribado poblacional tienen una sensibilidad y especificidad que distan de ser óptimas y las estrategias poblacionales son, con frecuencia, de difícil desarrollo e implementación. En el mejor de los casos pueden llevar a una reducción de 2/3 de la tasa de Carcinoma escamoso, aunque no así para el adenocarcinoma (menores).
La confirmación del papel causal de VPH (Virus del Papiloma Humano) en la etiología de la neoplasia intraepitelial de alto grado y cáncer cervical ha abierto una enorme vía de progreso que permite vislumbrar la introducción de un instrumento válido tanto en la detección de la presencia del agente causal como en la prevención primaria del cáncer cervical.
Alcanzado este estadio, considerado como un paso importante aunque no definitivo, se plantea cual debe ser el siguiente paso, dado que no existe un tratamiento capaz de eliminar la infección, salvo el de los propios recursos inmunitarios de la mujer.
La infección por el VPH es la enfermedad de transmisión sexual más frecuente. Su prevalencia es muy elevada en varones y mujeres jóvenes sexualmente activos, y evoluciona de forma natural hacia la curación espontánea, la cual se observa en más del 90% de los casos.
Se conocen más de 120 tipos de VPH, de los cuales 40 infectan el área genital y anal. De ellos, unos 15 son oncogénicos.
El virus se transmite con facilidad por contacto sexual, probablemente a través de erosiones mínimas o imperceptibles de la piel o las mucosas.
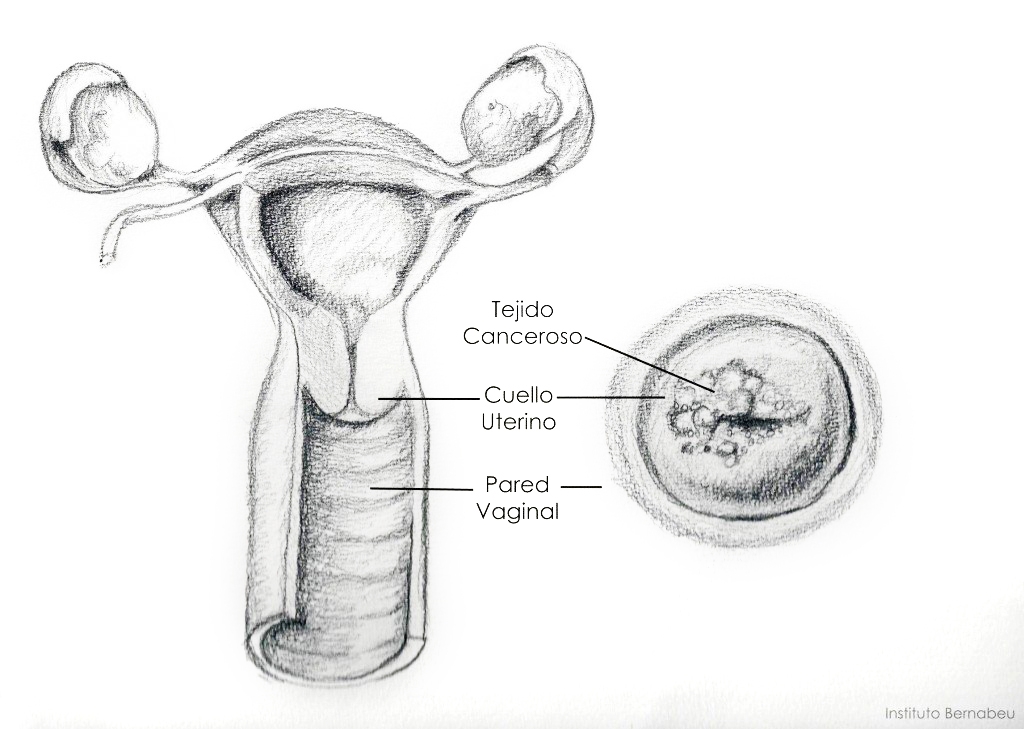
El cuello del útero es especialmente vulnerable al contagio, probablemente a través del epitelio metaplásico de la unión escamo-cilíndrica, y a la permanencia de la infección.
Índice
¿Qué es el Virus del Papiloma Humano?
El VPH es un virus DNA que afecta a piel y mucosas. El virus afecta las capas basales del epitelio penetrando a través de microtraumas que suelen producirse con las relaciones sexuales, no necesariamente coitales. Prácticas sexuales traumáticas como el coito anal son de alto riesgo para el contagio del VPH. Se estima que el 80% de la población mundial sufrirá un episodio VPH a lo largo de su vida.
El riesgo de contagiarse por el virus está relacionado con el comportamiento sexual de la mujer: edad del primer coito, número de compañeros sexuales y relaciones sexuales con hombres que tienen o han tenido múltiples parejas sexuales.
El uso correcto del preservativo durante todo el contacto sexual es una barrera que disminuye el contagio.
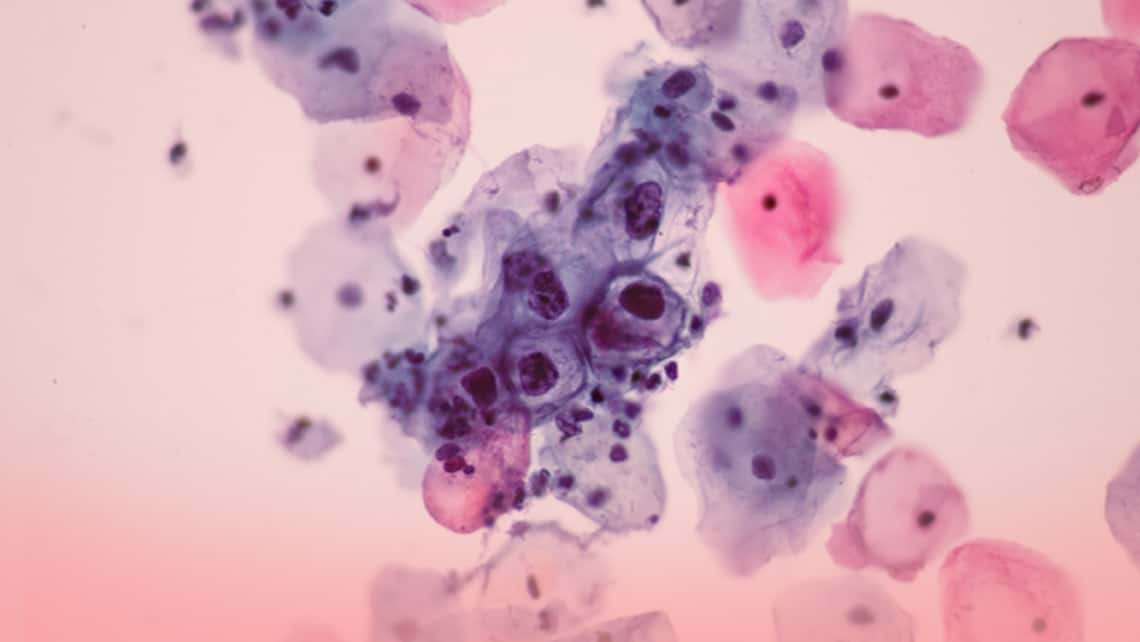
La persistencia de la infección por VPH de alto riesgo oncogénico es un requisito imprescindible para el desarrollo de lesiones intraepiteliales de alto grado con fenotipo neoplásico: CIN 2-3 y cáncer. Otros cofactores, como tabaquismo, paridad, hormonas, otras coinfecciones o el estado inmunitario modulan el riesgo de progresión, pero no actúan con independencia del VPH.
El VPH es causa necesaria pero no suficiente para el desarrollo del cáncer de cuello uterino. El VPH es el responsable del 100% de estos cánceres, tanto escamosos como glandulares: no hay posibilidad de desarrollo de un cáncer de cuello uterino en ausencia de VPH. Además se relaciona con el 90% de los cánceres de canal anal, con el 40% de los cánceres de vulva y pene y con el 12 % de cánceres de orofaringe.
La infección por el VPH en condiciones de inmunocompetencia desaparece espontáneamente durante el primer o segundo año.
A partir de los 30-35 años se estima que el 3% de la población general es portadora crónica del VPH. Sólo este grupo presenta riesgo de desarrollar un cáncer de cuello uterino.
El serotipo 16 es el que más persiste y el que coloca a la mujer en mayor riesgo de desarrollar una lesión precancerosa de alto grado en los siguientes 10 años.
Vacunas de VPH
La introducción de las vacunas polivalentes, para potenciar la respuesta inmunitaria van a desempeñar un papel determinante en la deseable prevención primaria del cáncer cervical, sin abandonar las estrategias de prevención secundaria.
Las vacunas actuales cubren los 2 tipos más prevalentes de VPH de alto riesgo oncogénico (VPH-AR), tipos 16 y 18, causantes de un 70% de los cánceres cervicales. Por ello, será imprescindible mantener el cribado junto a la vacunación.
La vacunación hará que la citología, repetida con frecuencia, en un contexto de baja prevalencia de la enfermedad, sea demasiado costosa e ineficiente para los presupuestos de salud pública. El test de ADN-HPV reúne todas las características que lo harán la prueba ideal en estas condiciones. La citología deberá reservarse para la selección de los casos con ADN-HPV positivos.
Las vacunas frente al VPH reducirán la incidencia del cáncer cervical en un 70%. Su impacto no se notará hasta pasada, por lo menos, una década.
Actualmente hay dos vacunas disponibles, GARDASIL (Sanofi Pasteur MSD) y CERVARIX (GlaxoSmithKline). Ambas están elaboradas con Virus-Like Particles (VPL) del fragmento L1 de la cápside del VPH, obtenidas por tecnología recombinante. Estas VPLs son inmunogénicas, carecen de ADN viral, y no tienen ni capacidad infectiva, ni replicativa, ni oncogénica.
En cuanto a su seguridad y tras más de 60 millones de dosis administradas alrededor del mundo, ningún acontecimiento adverso grave ha podido ser relacionado causalmente con la vacunación, incluyendo enfermedades autoinmunes.
Recomendaciones establecidas para su administración
- Niñas de 9 a 14 años: Máxima prioridad.
- Mujeres hasta 25-26 años: Alta prioridad.
- Mujeres de 27 a 55 años: Indicación individualizada.
Vacunas comercializadas en España
GARDASIL
Es una vacuna tetravalente que incluye VPLs de los tipos 6,11, 16 y 18 expresadas en células de levadura de Saccharomyces cerevisiae, que utiliza como adyuvante hidroxifosfato sulfato de aluminio amorfo. La posología son 3 dosis intramusculares en la zona deltoidea a los 0, 2 y 6 meses. Las 3 dosis deben ser administradas como máximo dentro de un periodo de 1 año.
Está indicada para la prevención del cáncer de cuello uterino y CIN 1 a 3 asociados a VPH 16 y 18.
También está indicada para la prevención del adenocarcinoma in situ, las verrugas genitales, está autorizado su uso en varones y para la prevención de neoplasias vulvares y vaginales.
CERVARIX
Es una vacuna bivalente que incluye VLPs de los tipos 16 y 18 expresados en Baculovirus, que utiliza como adyuvante AS04. La posología son 3 dosis intramusculares en la zona deltoidea a los 0,1 y 6 meses. Las 3 dosis deben ser administradas como máximo dentro de un periodo de 1 año.
Está indicada para la prevención del cáncer de cuello uterino y CIN 1 a 3 asociados a VPH 16 y 18.
Se ha confirmado protección cruzada frente al VPH 31 y 45.
Según los últimos estudios la vacuna presenta eficacia frente a otros serotipos: 33, 35, 39, 51, 52, 56, 58, 59, 66 y 68
Su adyuvante el AS04 es el responsable de la capacidad de la vacuna para generar una mayor respuesta de anticuerpos neutralizantes frente a las que usan sales de aluminio. Esto puede traducirse en una protección más duradera en el tiempo.
TAMBIÉN LE PUEDE INTERESAR: