Parámetros de Calidad Seminal según la Organización Mundial de la Salud (OMS)
El análisis convencional de la calidad seminal, o espermiograma, es la herramienta básica de rutina que aporta información sobre el potencial reproductivo del varón y es muy útil a la hora de indicar tratamientos personalizados para la pareja.
La necesidad de delimitar cada vez más las características seminales, tanto del varón fértil como infértil, ha dado lugar a que la Organización Mundial de la Salud (OMS) haya publicado sucesivas ediciones del “Manual para el examen y procesamiento del semen humano”. La del año 2021 (sexta edición) es la que se encuentra vigente en estos momentos. Este manual sirve de guía en los laboratorios de andrología, estandarizando el método de evaluación de la calidad seminal.
Índice
PARÁMETROS SEMINALES (OMS 2010)
Son muchos los parámetros a tener en cuenta en un seminograma, pudiendo dividirse en aquellos que pueden evaluarse a simple vista (macroscópicos) y los que no (microscópicos).
MACROSCÓPICOS
Licuefacción
Tras la eyaculación, el semen presenta un estado coagulado y necesita licuarse para proceder a su estudio. Una muestra de semen licúa por completo en aproximadamente 15-20 minutos a temperatura ambiente. Si transcurridos 60 minutos la muestra no ha completado la licuefacción, ésta podrá ser sometida a una licuefacción mecánica para poder analizar el resto de los parámetros.
Viscosidad
Se refiere a la fluidez de toda la muestra, pudiendo ser normal o alta. Los métodos para disminuirla son los mismos que para la licuefacción. Si la muestra presenta una viscosidad elevada puede deberse a una disfunción prostática.
Volumen
El volumen normal de un eyaculado, transcurridos entre 3 y 5 días de abstinencia sexual, debe ser como mínimo 1.4 mL.
Color
El color habitual del semen es blanco opalescente, ligeramente amarillento. En casos donde el color se vea alterado es conveniente estudiar las posibles causas. Un ejemplo de alteración sería la presencia de glóbulos rojos en la muestra seminal (Hematospermia).
pH
El valor debe encontrarse por encima de 7.1. Valores inferiores del mismo y una baja concentración de espermatozoides, podrían indicar una disgenesia de los vasos eferentes, es decir, una obstrucción de los conductos eyaculadores.
MICROSCÓPICOS
Concentración, motilidad, morfología y vitalidad
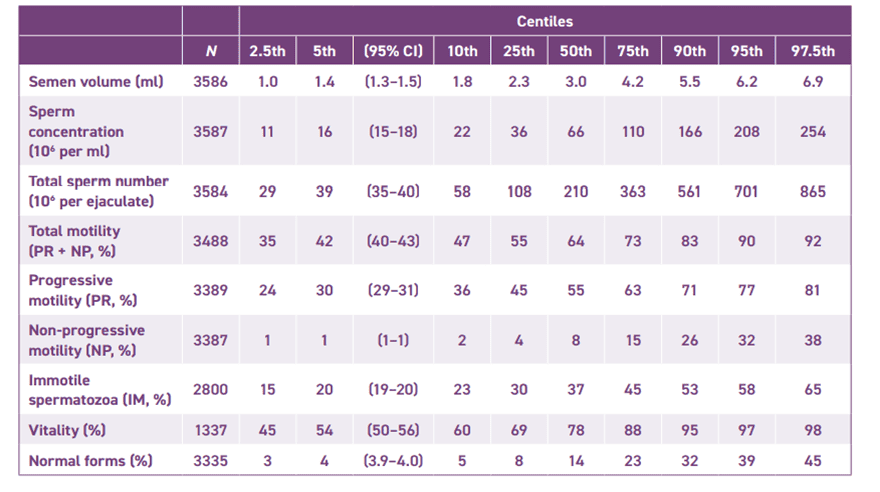
En la última actualización del manual de la OMS se ha ampliado el número de varones estudiados (3500), así como el número de países del que proceden (12 países de 5 continentes). En esta sexta edición no se habla de valores de referencia para los parámetros espermáticos de concentración, motilidad, vitalidad y morfología, ya que estos valores no determinan con claridad si el varón es fértil o infértil. Lo que el manual propone es trabajar con “límites de decisión”, al estar basados en la evidencia científica. Además, la OMS establece que cada laboratorio establezca los límites, o valores de referencia, que considere más adecuados.
En la tabla se muestran los valores medios obtenidos tras el análisis de las muestras seminales de los varones incluidos en el estudio, divididos en percentiles. Nuestro laboratorio trabaja con los valores de referencia englobados en el percentil 5.
Anticuerpos antiespermatozoides o Mar test
Refleja la cantidad de espermatozoides unidos a otras células o partículas. Si más del 50% de espermatozoides se encuentran unidos puede reflejar un problema inmunitario.
EVALUACIONES COMPLEMENTARIAS
No obstante, existen otras herramientas adicionales capaces de mejorar la información obtenida a través del seminograma convencional. Y es que podemos conocer a través de diferentes técnicas moleculares la competencia funcional y las características genéticas de la población de espermatozoides, tales como la evaluación de la fragmentación del ADN espermático (TUNEL) y la hibridación fluorescente in situ (FISH).
Referencias bibliográficas
World Health Organization. «WHO Laboratory Manual for the examination and processing of human semen» Cambridge: Cambridge University. sixth Edition (2021).
MÁS INFORMACIÓN RELACIONADA: