Insémination Artificielle
C’est une technique de reproduction assistée simple pour obtenir une grossesse, totalement ambulatoire, sans douleur et avec un traitement et contrôle médical qui n’interrompe pas la vie quotidienne de votre relation.
Qu’est-ce que l’insémination artificielle ?
L’insémination artificielle est une technique de reproduction assistée qui consiste à introduire des spermatozoïdes dans l’utérus de la femme. L’Insémination Intra-utérine Conjugale est une procédure largement utilisée dans le traitement de divers désordres reproductifs. Il ne faut pas la confondre avec la Fécondation In Vitro (FIV) puisque l’insémination s’attache à ce que la fertilisation se produise de forme naturelle à l’intérieur des trompes, là où elle se produit habituellement. Elle n’implique pas de repos particulier ou de suspendre ses activités.
Types et indications de l’insémination artificielle :
Insémination avec sperme de donneur pour femmes sans partenaire
L’insémination artificielle est indiquée pour les femmes qui souhaitent vivre leur maternité en solo et qui présentent un bon état de santé général, un âge reproductif adéquat et une réserve ovarienne suffisante. Dans le cas contraire, les taux de réussite de cette technique seraient inférieurs et l’indication médicale conseillerait de réaliser une Fécondation In Vitro avec sperme de donneur pour optimiser les chances de grossesse. Lors de la première consultation médicale, vous serez orientée vers la technique la plus adaptée à votre cas particulier.
Insémination artificielle avec sperme de donneur pour femmes lesbiennes
L’insémination artificielle pour les couples de femmes est indiquée lorsque la patiente qui va porter la grossesse présente des conditions reproductives adéquates, telles qu’un âge et une réserve ovarienne compatibles avec l’obtention d’une grossesse. Dans le cas contraire, la technique d’insémination artificielle avec sperme de donneur n’apportera pas de résultats favorables et la Fécondation In Vitro FIV ou la méthode ROPA seront les techniques les plus appropriées.
Insémination avec sperme de donneur pour couples hétérosexuels
- En cas d’altérations sévères de la qualité séminale.
- En cas d’échecs de traitements préalables avec d’autres techniques de reproduction assistée (fécondation in vitro avec micro-injection spermatique ou ICSI) pour un facteur masculin très sévère.
- En cas de maladies génétiques de l’homme pour lesquelles d’autres traitements ont échoué, comme le diagnostic génétique préimplantatoire (DPI) préalable, ou parce qu’il n’est pas accepté par les patients pour des raisons personnelles.
- Maladies sexuellement transmissibles avec des lavages de sperme répétitivement positifs pour des maladies infectieuses telles que l’Hépatite B, l’Hépatite C, la Syphilis ou le SIDA.
Insémination avec sperme du conjoint
La situation idéale concerne les femmes jusqu’à 38 ans avec une réserve ovarienne normale ou acceptable, des trompes perméables, une qualité de sperme normale ou avec des altérations légères à modérées, et un temps de recherche de grossesse inférieur à 3 ans.
Quels sont les examens à réaliser avant de commencer une insémination ?
Nous commençons par recueillir et étudier toutes les données de l’histoire médicale personnelle et familiale des patients.
Chez la femme, nous réaliserons :
- Révision gynécologique complète.
- Tests pour estimer la réserve ovarienne : Échographie vaginale pour compter le nombre de follicules au cours des premiers jours du cycle ovarien (2ème ou 3ème jour après le début des règles).
- On estime que le comptage est normal entre 6 et 12 follicules au début du cycle. Le nombre de follicules diminue physiologiquement avec l’âge de la femme.
- Analyse des hormones liées à la fonction ovarienne (AMH, FSH, LH, E2) et d’autres comme celles liées à la fonction thyroïdienne.
- Tests pour déterminer la perméabilité des trompes de Fallope (pas dans tous les cas) : Hystérosalpingographie (HSG) ou hystérosonographie (échographie vaginale par instillation de sérum physiologique dans l’utérus).
- Autres évaluations telles que : Mesure du poids, de la taille et de la tension artérielle
Chez l’homme :
Comment se déroule l’insémination artificielle ?
1. PRÉPARATION OVOCITAIRE
On commence généralement au troisième jour du cycle par une stimulation ovarienne contrôlée via l’administration d’hormones qui stimulent la croissance des follicules de l’ovaire, toujours avec un protocole personnalisé pour chaque cas. Cette stimulation est surveillée par la réalisation de 3 échographies sur une période de 8 à 10 jours jusqu’à l’obtention d’une réponse ovarienne adéquate.
Ensuite, l’ovulation est déclenchée par l’injection de l’hormone hCG lorsqu’on vérifie par échographie l’existence d’un follicule de 18-20 mm. Le jour et l’heure de l’insémination sont fixés, généralement 36 heures après l’administration de l’hCG.
2. PRÉPARATION DU SPERME
Avant l’insémination, l’échantillon séminal est préparé :
- ÉCHANTILLON DE SPERME DU CONJOINT : Environ 2 à 3 heures avant, le conjoint aura fourni un échantillon de sperme qui sera capacité en laboratoire pour optimiser la qualité séminale.
- ÉCHANTILLON DE DONNEURS DE SPERME : Dans les cas d’insémination avec sperme de donneur, l’échantillon sélectionné pour chaque femme est décongelé en tenant compte du groupe sanguin et du Rh, ainsi que des caractéristiques physiques de la femme (phénotype).
Il est important de préciser qu’en Espagne, le don est anonyme, ce qui implique qu’en aucun cas la patiente ou les patientes ne peuvent choisir le donneur.
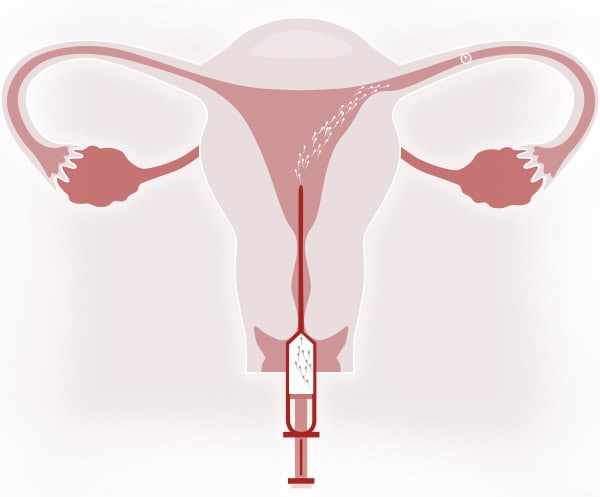
3. INSÉMINATION
C’est une technique simple qui se réalise en consultation ambulatoire. Elle ne nécessite ni anesthésie, ni analgésie, ni prise préalable d’anxiolytiques et n’est pas douloureuse.
Elle est pratiquement similaire à un examen gynécologique de routine :
- Mise en place du spéculum pour visualiser le col de l’utérus.
- Nettoyage du mucus cervical.
- Introduction de la canule chargée des spermatozoïdes dans un milieu spécifique à travers l’OCE (orifice cervical externe) du col de l’utérus.
- Insémination de spermatozoïdes capacités.
- Ensuite, la patiente reste allongée quelques minutes (entre 10 et 15 minutes).
4. TEST DE GROSSESSE
Pour connaître le succès du traitement, un test de grossesse urinaire ou sanguin est effectué après 15 jours si la femme ne présente pas de règles après ce délai.
Quel est le taux ou la probabilité de grossesse ?
Selon les statistiques, après une insémination avec le sperme du partenaire la probabilité ou le taux de grossesse est de 15%. Les inséminations avec le sperme du donneur présentent une probabilité supérieure de 20-25%.
Cela signifie qu’une patiente pourrait avoir une probabilité de 45% accumulée dans 3 cycles pour des inséminations avec le sperme du conjoint et une probabilité supérieure pour des inséminations avec le sperme du donneur. Ici, il est essentiel de réaliser une étude et un diagnostic appropriés qui nous permettent de sélectionner des patientes qui peuvent obtenir la supérieure probabilité.
Les 3-4 premières inséminations présentent le même taux de grossesse. À partir de ce numéro, la probabilité diminue et nous déconseillons de prolonger les essais. Antérieurement, nous avons conseillé les patientes de réaliser 6 cycles avant de réaliser d’autres traitements de reproduction assistée, comme par exemple la fécondation in vitro. Aujourd’hui, le nombre de cycles a changé et les essais sont limités à 4.
| Test positif cumulé acumulado 3 cycles pour des inséminations avec le sperme du conjoint | 45% |