Pourquoi y a-t-il des ovules non fécondés?
Afin de pouvoir réaliser un traitement de reproduction assistée, il est nécessaire que les ovules et les spermatozoïdes soient transférés au laboratoire dans lequel se produira l’union selon deux méthodes possibles : la fécondation in vitro conventionnelle (FIV) et la microinjection intracytoplasmique des spermatozoïdes (ICSI).
Durant la FIV, nous rapprochons les ovules des spermatozoïdes afin que, de manière « naturelle », le spermatozoïde pénètre à l’intérieur de l’ovule pour obtenir une fécondation. C’est un processus plus physiologique mais, cependant, sa réalisation n’est pas toujours possible ; en général, pour des problèmes de qualité du sperme ou ovocytaire. Dans ce cas, nous aurons recours à l’autre technique pour réaliser la fécondation.
L’ICSI consiste à introduire par le biais d’une micropipette un spermatozoïde, sélectionné au préalable, à l’intérieur d’un ovule mature. C’est la méthode de sélection habituelle lorsque la qualité des gamètes n’est pas celle escomptée.
Índice
Réactions au processus de fertilisation
Cependant, la réalisation des processus antérieurs ne garantit pas la fécondation dans tous les cas. D’ailleurs, selon les indicateurs de qualités établis par l’Association espagnole de Biologie de la Reproduction (ASEBIR),
- le taux de fécondation minimum avec son propre ovocyte est de 58,1 %,
- le taux souhaité est de 63,2 %
- et le taux optimum est de 73,5 %.
Dans le cas d’ovocytes donnés, ces pourcentages atteignent les taux suivants:
- fécondation minimum 66,3 %,
- fécondation souhaitée 70,3%
- et fécondation optimale 78,9 %.
Cependant, il entre 1 et 3 % des cas souffrent un échec total de la fécondation et dans ces cas, aucun ovule fécondé n’est obtenu.
Pour savoir si la fécondation s’est produite ou non, il est nécessaire d’attendre entre 16 et 18 heures après avoir réalisé l’une des deux techniques citées antérieurement. En dehors de cet intervalle, il n’est pas possible de savoir avec certitude si l’ovocyte a été fécondé ou non, et de plus, on prend le risque de réaliser une évaluation erronée.
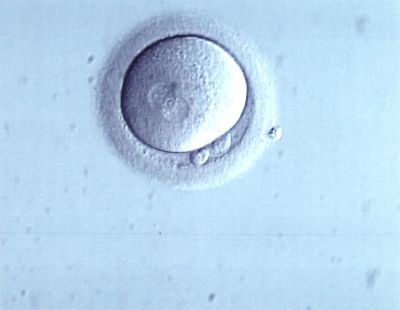
Fécondation normale de l’ovocyte
La fécondation qui se déroule de manière normale, se distingue par l’apparition de deux structures à l’intérieur de l’ovule dénommées pronoyaux, un d’origine maternelle et l’autre d’origine paternelle.
Fécondation anormale
Cependant, il est assez commun que se produisent des cas de fécondation anormale, et cela a lieu lorsqu’au lieu de deux pronoyaux, il en apparaît un nombre différent, un, trois ou voire plus. La manifestation de ces anomalies indiquerait l’éventuelle présence d’altérations dans le matériel génétique du futur embryon, et c’est pour cette raison que ces ovules sont écartés une fois que la fécondation a été évaluée.
Images de gauche à droite : ovule fécondé (2 pronoyaux), ovule fécondé anormal (3 pronoyaux) et ovule non fécondé.
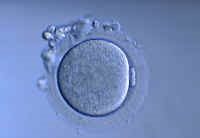
Non-fécondation de l’ovocyte
Pour terminer, nous pouvons rencontrer des ovules non fécondés qui se caractérisent par l’absence de pronoyaux. Pour qu’un ovule soit fécondé, il est nécessaire qu’aient lieu une série de changements dans son intérieur, cependant, si le spermatozoïde n’est pas capable d’activer ces changements ou l’ovule n’est pas capable de les générer, nous nous trouverons face à une absence de fécondation.
Au cours de ces dernières années, nous sommes parvenus à réaliser des techniques d’activation ovocytaire in vitro par le biais de l’utilisation d’un milieu de culture avec de l’inophore de calcium. Ce dernier permet à l’ovule d’entraîner le processus d’activation, ce qui permet d’obtenir de meilleurs taux de fécondation. Cependant, il s’agit d’une technique qui, actuellement, est considérée comme expérimentale, et requière d’avantage d’études qui confirmeraient sa sûreté.
Les progrès continus et le développement de nouvelles techniques en médecine de reproduction apportent un certain espoir aux couples qui souhaitent parvenir à cette grossesse si désirée et accueillir un enfant en bonne santé chez eux.
VOUS POUVEZ ÉGALEMENT ÊTRE INTÉRESSÉ
- Fécondation In Vitro (FIV)
- Unité de réponse ovarienne faible
- Double stimulation: est-il possible de récupérer plus d’ovocytes chez des patientes avec faible réserve ovarienne?
- Accumulation d’ovocytes (Double stimulation) chez des patientes présentant une faible réponse. Vitrification élective
Nerea Díaz, biologiste de l’Instituto Bernabeu.