Искусственная инсеминация
Это репродуктивная технология, которая применяется для достижения беременности. Данный метод оплодотворения полностью амбулаторный, безболезненный, и в ходе его выполнения, лечение и медицинское наблюдение не нарушает Вашу повседневную жизнь.
Что такое искусственная инсеминация?
Искусственная инсеминация — это метод вспомогательных репродуктивных технологий, заключающийся во введении сперматозоидов в полость матки женщины. Внутриматочная инсеминация широко применяется при лечении различных репродуктивных нарушений. Ее не следует путать с экстракорпоральным оплодотворением (ЭКО), поскольку при инсеминации оплодотворение происходит естественным образом внутри маточных труб, где оно обычно и осуществляется. Процедура не требует соблюдения постельного режима или прекращения повседневной активности.
Виды и показания к искусственной инсеминации:
Инсеминация донорской спермой для женщин без партнёра
Искусственная инсеминация показана женщинам, которые хотят реализовать материнство в одиночку и имеют удовлетворительное общее состояние здоровья, подходящий репродуктивный возраст и достаточный овариальный резерв. В противном случае эффективность данной методики будет ниже, и по медицинским показаниям может быть рекомендовано проведение экстракорпорального оплодотворения с донорской спермой для повышения вероятности наступления беременности. На первичной медицинской консультации пациентке будет рекомендована наиболее подходящая методика с учетом ее индивидуальной ситуации.
Искусственная инсеминация донорской спермой для лесбийских пар
Искусственная инсеминация у женских пар показана в тех случаях, когда женщина, вынашивающая беременность, имеет благоприятные репродуктивные условия, такие как соответствующий возраст и овариальный резерв, совместимый с наступлением беременности. В противном случае искусственная инсеминация донорской спермой не обеспечит благоприятных результатов, и наиболее подходящими методами будут экстракорпоральное оплодотворение (ЭКО) или метод ROPA.
Инсеминация донорской спермой для гетеросексуальных пар
- При тяжёлых нарушениях качества спермы.
- При неудачах предыдущих методов вспомогательных репродуктивных технологий (экстракорпоральное оплодотворение с ИКСИ) вследствие крайне выраженного мужского фактора.
- При генетических заболеваниях у мужчины, когда предыдущие методы, такие как преимплантационная генетическая диагностика (ПГТ), оказались неэффективными или не принимаются пациентами по личным причинам.
- При инфекциях, передающихся половым путём, при повторных положительных результатах анализа спермы на инфекционные заболевания, такие как гепатит B, гепатит C, сифилис или ВИЧ.
Инсеминация спермой супруга
Идеальная ситуация — женщины до 38 лет, с нормальным или удовлетворительным овариальным резервом, проходимыми маточными трубами, нормальным качеством спермы или с лёгкими–умеренными отклонениями, а также при длительности бесплодия менее 3 лет.
Какие обследования необходимо пройти перед началом инсеминации?
Мы начинаем с сбора и анализа всех данных личного и семейного медицинского анамнеза пациентов.
У женщины проводятся:
- Полное гинекологическое обследование.
- Обследования для оценки овариального резерва: вагинальное УЗИ для подсчёта количества фолликулов в первые дни менструального цикла (2–3-й день от начала менструации).
- Нормальное количество составляет 6–12 фолликулов в начале цикла. По мере увеличения возраста женщины это число физиологически снижается.
- Гормональные анализы, связанные с функцией яичников (AMH, FSH, LH, E2), а также другие гормоны, связанные с функцией щитовидной железы.
- Обследования для оценки проходимости маточных труб (не во всех случаях): гистеросальпингография (ГСГ) или гистеросонография (вагинальное УЗИ с введением физиологического раствора в полость матки).
- Другие оценки, такие как: измерение веса, роста и артериального давления.
У мужчины:
Как проводится искусственная инсеминация?
1. ПОДГОТОВКА ЯИЧНИКОВ
Обычно на третий день цикла начинают контролируемую овариальную стимуляцию с помощью введения гормонов, стимулирующих рост фолликулов в яичниках, всегда по индивидуально подобранному протоколу для каждого случая. Контроль стимуляции осуществляется с помощью 3 ультразвуковых исследований в течение примерно 8–10 дней, до достижения адекватного ответа яичников.
Затем овуляция индуцируется посредством инъекции гормона ХГЧ, после подтверждения наличия фолликула размером 18–20 мм по данным ультразвукового исследования. Дата и время инсеминации определяются, как правило, через 36 часов после введения ХГЧ.
2. ПОДГОТОВКА СПЕРМЫ
Перед проведением инсеминации подготавливается образец спермы:
- СПЕРМА МУЖСКОГО ПАРТНЁРА: Примерно за 2–3 часа до процедуры партнёр сдаёт образец спермы, который затем обрабатывается в лаборатории для оптимизации её качества.
- ДОНОРСКАЯ СПЕРМА: В случаях инсеминации донорской спермой выбранный образец размораживается с учётом группы крови и резус-фактора, а также физических характеристик женщины (фенотипа).
Важно подчеркнуть, что донорство в Испании является анонимным, что означает, что пациентка или пациенты ни при каких обстоятельствах не могут выбирать донора.
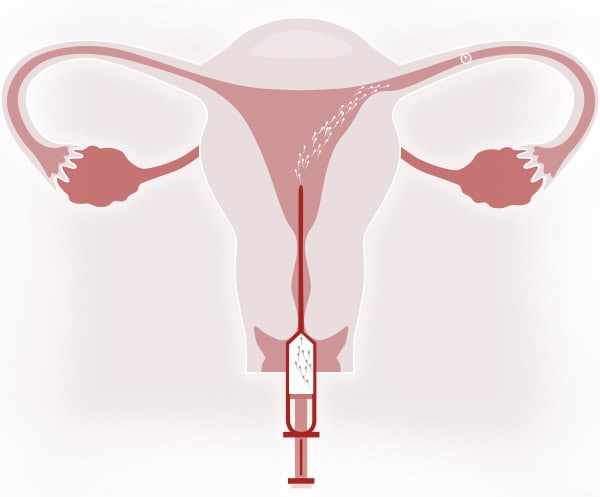
3. ИНСЕМИНАЦИЯ
Это простая процедура, которая проводится в условиях амбулаторного приёма. Она не требует анестезии, обезболивания или предварительного приёма анксиолитиков и не является болезненной.
Процедура практически идентична стандартному гинекологическому осмотру:
- Установка влагалищного зеркала для визуализации шейки матки.
- Очистка цервикальной слизи.
- Введение катетера с обработанными сперматозоидами в специальной среде через НЦК (наружный зев шейки матки).
- Инсеминация обработанных сперматозоидов.
- После процедуры пациентка остаётся в положении лёжа 10–15 минут.
4. ПОДТВЕРЖДЕНИЕ БЕРЕМЕННОСТИ
Для определения успешности лечения проводится тест на беременность в моче или крови через 15 дней после инсеминации, если за это время у женщины не наступила менструация.
Искусственная инсеминация
Согласно статистике, вероятность наступления беременности после инсеминации спермой партнёра составляет 15 %. При инсеминации донорской спермой этот показатель несколько выше — 20–25 %. Это означает, что пациентка может иметь кумулятивную вероятность 45 % после 3 циклов инсеминации спермой партнёра и ещё более высокую — при использовании донорской спермы. В связи с этим крайне важно провести корректное обследование и диагностику, позволяющие отобрать пациенток с наилучшими шансами на достижение данной максимальной вероятности.
| Многочисленные положительные тесты 3 циклов при инсеминации спермой супруга | 45% |