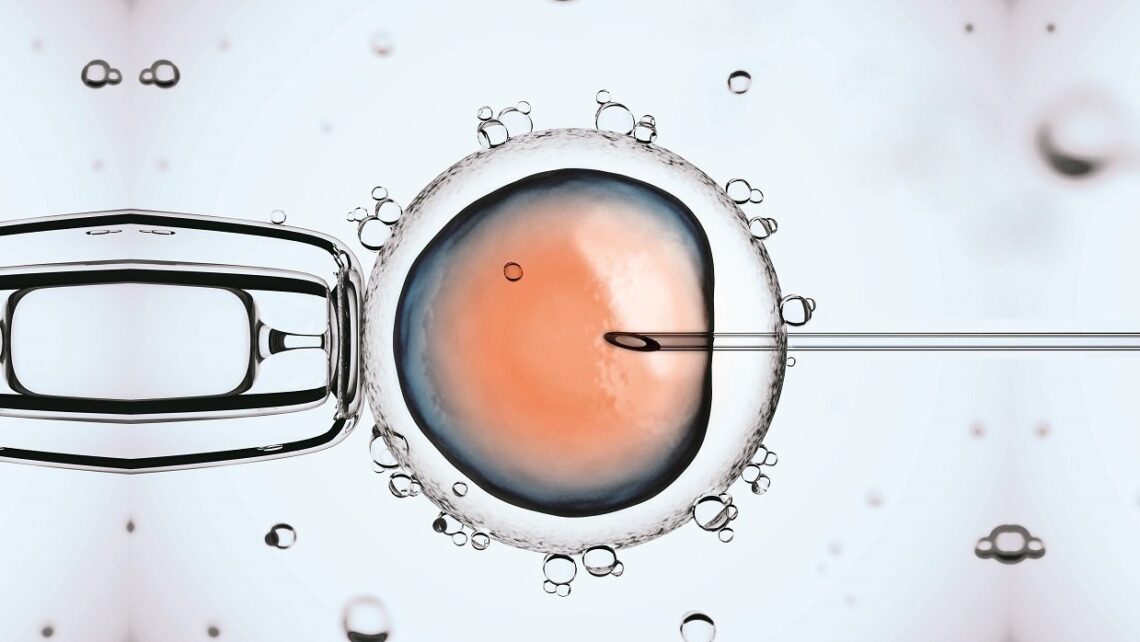
¿En qué consiste la ICSI?
Como ya se ha comentado en foros anteriores, la técnica de la microinyección intracitoplasmática de espermatozoides (ICSI) se introdujo en los años 90. Viniendo a resolver los problemas más severos de esterilidad masculina.
Índice
¿Cuándo hay que aplicar ICSI?
La técnica ICSI está indicada en varias situaciones:
- Oligozoospermia
- Astenozoospermia,
- Teratozoospermia,
- Azoospermia,
- Obtención de un bajo número de ovocitos en la punción folicular,
- Baja calidad ovocitaria,
- Esterilidad de larga evolución,
- Realización de varios ciclos de coitos dirigidos o
- inseminaciones artificiales sin éxito,
- No fecundación con FIV convencional en un ciclo anterior, realización de diagnóstico genético preimplantacional (DGP) y microinyección de ovocitos vitrificados.
Fases de la ICSI
Preparación ovocitos
En primer lugar, para la obtención de los ovocitos, la paciente debe someterse a una estimulación ovárica con gonadotropinas para el desarrollo multifolicular y posteriormente pasar por punción ovárica para la recuperación de los mismos.
Los ovocitos recuperados se someterán al proceso de decumulación que consiste en la eliminación de las células de la granulosa que rodean al ovocito mediante una combinación de métodos enzimáticos y mecánicos. A continuación, una vez decumulados, se valorarán al microscopio y aquellos que resulten ser aptos para la microinyección (ovocitos maduros o MII), se devolverán a un medio de cultivo y al incubador hasta la hora de la inseminación.
Preparación de la muestra de semen
La muestra seminal, bien proceda de eyaculado, punción o biopsia testicular o banco de semen, se valorará en el laboratorio y se procederá a su capacitación para recuperar los espermatozoides de mejor calidad.
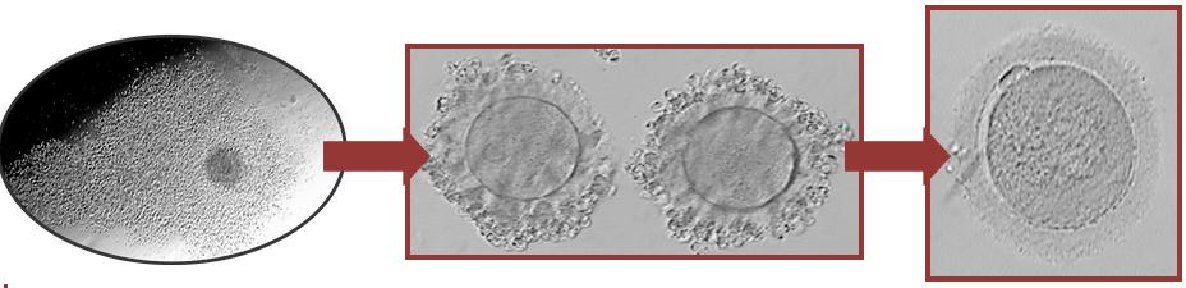
Preparación del material para realizar la ICSI
Para la realización de la ICSI necesitamos un microscopio invertido, con una óptica específica (Hoffman) y una placa calefactada a 37 °C. Igualmente, a este microscopio van unidos unos micromanipuladores que nos permiten movimientos en tres dimensiones de las micropipetas, las cuales se controlan gracias a unos microinyectores que son jeringas herméticas rellenas de aceite mineral.
La placa en la que se realiza la ICSI se recubre de aceite mineral para mantener las condiciones idóneas del medio de cultivo. En dicha placa se colocan gotas de PVP (polivinilpirrolidona), un medio que ralentiza el movimiento de los espermatozoides para facilitar su manipulación, y gotas de medio tamponado donde se colocan los ovocitos.
Selección del espermatozoide y su microinyección
Tras comprobar el correcto funcionamiento de las micropipetas, se pasa a seleccionar los espermatozoides según morfología y movilidad. El espermatozoide seleccionado se inmoviliza mediante una ligera presión sobre la cola; Por tanto, con esto se consigue la activación del espermatozoide que posteriormente, facilitará la posterior formación del pronúcleo masculino y, consecuentemente, se impide el daño en el interior del ovocito por los movimientos del flagelo. A continuación, tras la inmovilización, el espermatozoide se aspira con la micropipeta por la cola.
El ovocito se fija usando la pipeta holding o de sujeción, situando el corpúsculo lo más lejos posible de la zona de inyección para evitar daños en el huso meiótico. Se lleva el espermatozoide hasta la punta de la pipeta de inyección y se presiona el ovocito hasta atravesar la zona pelúcida y la membrana. Para romper la membrana completamente se realiza una leve aspiración con la pipeta. Posteriormente, se deposita el espermatozoide con la menor cantidad posible de PVP y se retira la pipeta con cuidado para que no se salga el espermatozoide. Se libera el ovocito de la pipeta de holding.
Tras microinyectar todos los ovocitos, se pasan a las placas con el medio de cultivo apropiado y se cultivan en un incubador a 37 °C y a 6% de CO2. Por último, una vez pasadas 16-18h se analiza la supervivencia de los ovocitos y se comprueba la correcta fecundación. Esta técnica tiene una tasa de fecundación de un 70-75%.
TAMBIÉN LE PUEDE INTERESAR:
- ICSI: inyección intracitoplasmática del espermatozoide
- Técnicas de obtención de espermatozoides: biopsia y punción testicular. (tesa y mesa)
- 5 hábitos saludables para mejorar tu semen
- Desentrañando los enigmas de la ICSI (Inyección citoplasmática de espermatozoides)
- Cambio de indicación de TRA en el laboratorio de FIV, de FIV a ICSI
- Indicaciones del ICSI